- Articolo
- Fonte: Campus Sanofi
- 22 apr 2026
Comprendere e gestire le riacutizzazioni della BPCO

La riacutizzazione della BPCO è un evento caratterizzato da un aumento della dispnea e/o della tosse e dell’espettorato che peggiora in meno di 14 giorni e può essere accompagnato da tachipnea e/o tachicardia.2

L’infiammazione di tipo 2, caratterizzata da un aumento della conta ematica degli eosinofili, è associata a un rischio maggiore di riacutizzazioni della BPCO.3 Clicca qui perscoprire come l’infiammazione di tipo 2 sia correlata al rischio di riacutizzazioni della BPCO.
Gli obiettivi del trattamento delle riacutizzazioni nella BPCO sono ridurre al minimo l’impatto negativo dell’episodio attuale e prevenire il verificarsi di eventi successivi.2 È stato dimostrato che il rischio di eventi successivi aumenta con ogni riacutizzazione.1 Inoltre, le riacutizzazioni frequenti di BPCO determinano un declino accelerato della funzione polmonare4 e un peggioramento dei sintomi.2
Fisiopatologia della riacutizzazione della BPCO

Le riacutizzazioni della BPCO sono spesso associate a un aumento dell'infiammazione locale e sistemica.5
Nella BPCO stabile, si osserva un aumento del rilascio di cellule infiammatorie, quali linfociti T e macrofagi, nella mucosa bronchiale.5
Nei pazienti con BPCO stabile ma più grave, si registra un incremento dei neutrofili nelle vie aeree, che aumenta ulteriormente durante le riacutizzazioni.5
Una percentuale significativa di pazienti affetti da BPCO presenta un aumento degli eosinofili nelle vie aeree, nei polmoni e nel sangue;2 Tuttavia, si osservano variazioni significative dei livelli di eosinofili ematici sia durante la fase stabile della BPCO sia durante le riacutizzazioni.6
L’infiammazione di tipo 2 (identificata dall’aumento della conta ematica degli eosinofili) è stata indicata come una delle causa delle riacutizzazioni.6 I pazienti con un aumentato livello di eosinofili durante la malattia stabile presentano riacutizzazioni frequenti e gravi.6 Anche i pazienti con BPCO lieve e riacutizzazioni hanno mostrato un numero aumentato di eosinofili nelle vie aeree alla biopsia bronchiale.5
Per ulteriori informazioni, consultare l’articolo Gli eosinofili nel sangue come biomarcatore della BPCO | Campus Sanofi
Eziologia delle riacutizzazioni nella BPCO
Le riacutizzazioni nella BPCO sono scatenate principalmente da infezioni virali respiratorie, sebbene anche infezioni batteriche e fattori ambientali come l’inquinamento dell’aria, l’eccesso di caldo o freddo, possano causare o amplificare questi eventi.2
- Le infezioni virali determinano riacutizzazioni più gravi, associate a tempi di recupero più lunghi rispetto a quelle scatenate da altri fattori.2 Tali riacutizzazioni presentano inoltre una maggiore probabilità di ricovero ospedaliero.2 Il rhinovirus umano, l'influenza, la parainfluenza e il metapneumovirus sono i virus più frequentemente coinvolti nelle infezioni delle vie respiratorie responsabili delle riacutizzazioni e possono essere isolati entro una settimana dall'insorgenza della riacutizzazione.2
- Il ruolo esatto dei batteri come agente causale nelle riacutizzazioni di BPCO rimane incerto, poiché gli stessi batteri sono stati identificati sia nella malattia stabile sia durante le riacutizzazioni.5
- L'esposizione a breve termine a inquinanti ambientali, come il particolato e il protossido di azoto, è stata associata a un aumento delle riacutizzazioni, dei ricoveri ospedalieri, degli accessi al pronto soccorso e alle visite ambulatoriali, nonché a una maggiore mortalità.2
Sintomi della riacutizzazione di BPCO
Le riacutizzazioni della BPCO possono essere associate a un'ampia gamma di segni e sintomi clinici.7 I segni e sintomi durante la riacutizzazione sono simili a quelli che i pazienti sperimentano abitualmente; tuttavia, la loro gravità risulta aumentata.7 Le riacutizzazioni nella BPCO sono associate a peggioramento della limitazione del flusso aereo e iperinflazione dinamica, che si verificano in conseguenza di broncospasmo, edema delle vie aeree e produzione eccessiva di espettorato dovuta a risposte infiammatorie delle vie respiratorie.5 Queste alterazioni contribuiscono principalmente all’aumento della dispnea, il sintomo più comune riscontrato durante le riacutizzazioni.5
Gli altri sintomi della riacutizzazione della BPCO comprendono tosse grave e estenuante, aumento del volume dell’espettorato, variazione del colore dell’espettorato da biancastro a giallo/verde e emottisi.7 All’esame obiettivo, può essere evidente un aumento del respiro sibilante espiratorio e dei ronchi, insieme a segni di allarme di insufficienza respiratoria imminente, come respiro paradosso e alternanza respiratoria dovuti ad affaticamento muscolare.7
Per approfondire l’impatto delle riacutizzazioni nella BPCO clicca qui.
Classificazione della gravità delle riacutizzazioni in BPCO
In passato sono stati utilizzati diversi sistemi di stadiazione per la classificazione della gravità delle riacutizzazioni della BPCO senza insufficienza respiratoria; tuttavia, nessuno di questi è stato validato prospetticamente.7 Il rapporto GOLD ha proposto un sistema di classificazione della gravità delle riacutizzazioni, utilizzando il metodo Delphi dopo una revisione esaustiva della letteratura.2
Le riacutizzazioni possono essere classificate come lievi, moderate e gravi dopo il loro esordio.2
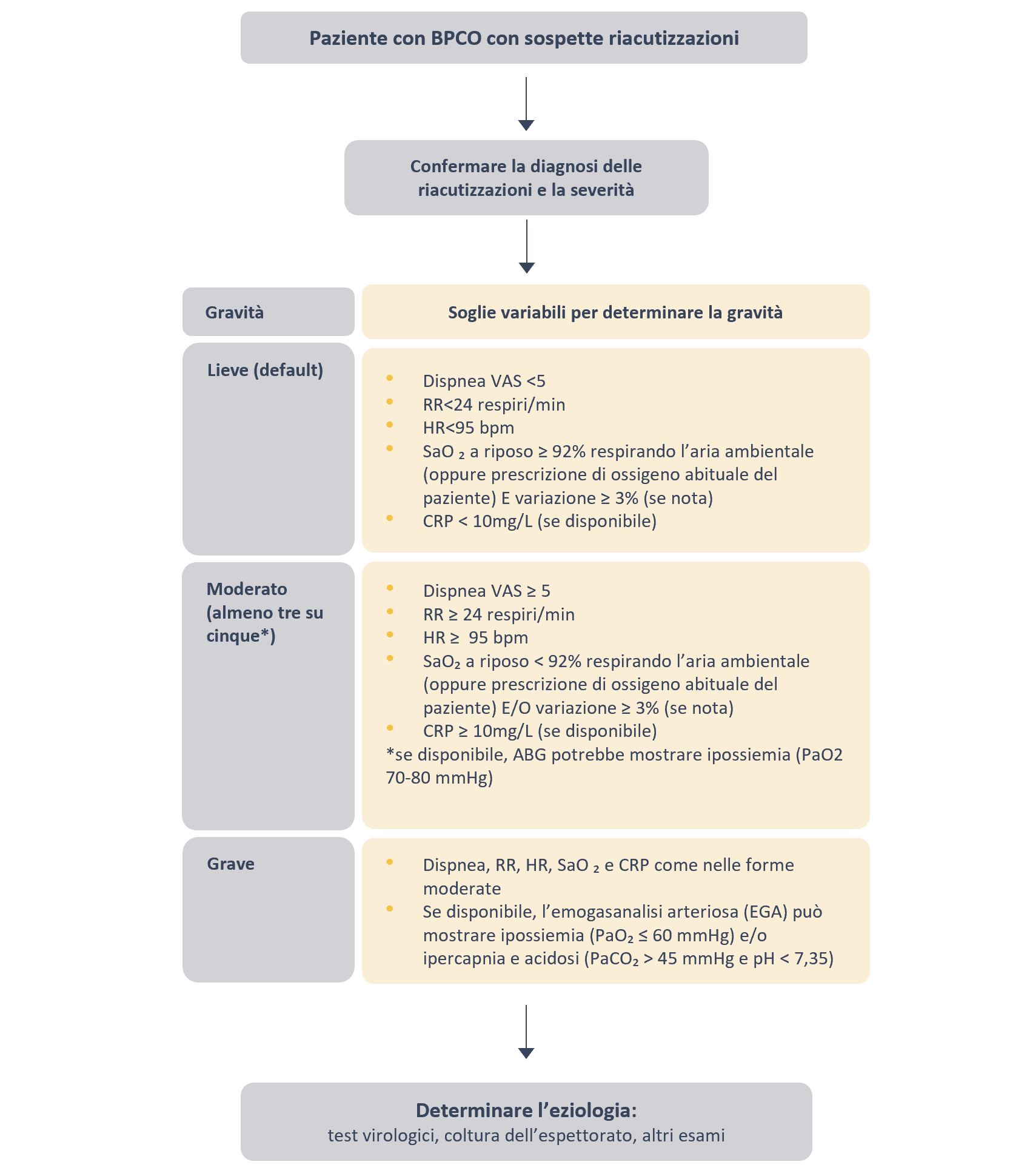
Adattato da: The Rome Proposal, Celli et Al. (2021) Am J Respir Crit Care Med. 204(11): 1251-8.
Abbreviazioni: VAS scala analogica visiva della dispnea; RR frequenza respiratoria; HR frequenza cardiaca; SaO₂ saturazione di ossigeno; CRP proteina C-reattiva; ABG emogasanalisi arteriosa; PaO2 pressione arteriosa di ossigeno; PaCO2 pressione arteriosa di anidride carbonica.
Trattamento delle riacutizzazioni in BPCO
Minimizzare l’impatto negativo delle riacutizzazioni in corso e ridurre il numero e la gravità delle riacutizzazioni rappresenta un aspetto fondamentale nella gestione della BPCO.8

Circa quattro riacutizzazioni su cinque vengono gestite in regime ambulatoriale mediante l’impiego di broncodilatatori, corticosteroidi e antibiotici.2 All’arrivo in pronto soccorso, è necessario valutare se l’episodio sia pericoloso per la vita e/o richieda ventilazione non invasiva.2
Un episodio potenzialmente letale si manifesta con segni di insufficienza respiratoria acuta (frequenza respiratoria >24 atti/minuto; utilizzo dei muscoli respiratori accessori; alterazioni acute dello stato mentale; ipossiemia non migliorata con ossigenoterapia supplementare e necessità di FiO2 >40%; ipercapnia).2 Tali pazienti devono essere ricoverati in un ambiente che consenta un monitoraggio e una gestione adeguati.2
Gestione delle riacutizzazioni gravi, ma non letali2
| Valutare la gravità dei sintomi, i gas ematici, la radiografia del torace |
|
Broncodilatatori
|
| Considerare OCS |
| Considerare antibiotici (orali) in presenza di segni di infezione batterica |
| Considerare ventilazione meccanica non invasiva |
|
In ogni momento:
|
LMW, basso peso molecolare; OCS, corticosteroidi orali
Il rapporto GOLD 2026 presenta alcuni punti chiave per la gestione di tutte le riacutizzazioni della BPCO.2

Bibliografia
- Suissa S, Dell’Anniello S, Ernst P. Long-term natural history of chronic obstructive pulmonary disease: severe exacerbations and mortality. Thorax. 2012;67(11):957-963.
- ©[2025-2026] Global Strategy for Diagnosis, Management and Prevention of COPD. All rights reserved. Use is by express license from the owner. Ultimo accesso: gennaio 2026. 2026 GOLD Report and Pocket Guide - Global Initiative for Chronic Obstructive Lung Disease - GOLD
- Garudadri S, Woodruff PG. Targeting Chronic Obstructive Pulmonary Disease Phenotypes, Endotypes, and Biomarkers. Ann Am Thorac Soc. 2018 Dec;15(Suppl 4):S234-8.
- Donaldson GC, Seemungal TA, Bhowmik A, Wedzicha JA. Relationship between exacerbation frequency and lung function decline in chronic obstructive pulmonary disease. Thorax. 2002 Oct;57(10):847-52.
- Wedzicha JA, Seemungal TA. COPD exacerbations: defining their cause and prevention. Lancet 2007;370:786-96.
- David B, Bafadhel M, Koenderman L, De Soyza A. Eosinophilic inflammation in COPD: from an inflammatory marker to a treatable trait. Thorax 2021;76:188-95.
- Maclntyre N, Huang YC. Acute exacerbations and respiratory failure in chronic obstructive pulmonary disease. Proc Am Thorac Soc 2008;5:530-5.
- Vogelmeier CF, Roman-Rodriguez M, Singh D, Han MK, Rodriguez-Roisin R, Ferguson GT. Goals of COPD treatment: Focus on symptoms and exacerbations. Respir Med 2020;166:105938.
- Bhatt SP, Rabe KF, Hanania NA, et al. Dupilumab per la BPCO con evidenza di infiammazione di tipo 2 tramite eosinofili ematici. N Engl J Med. 2024;390(24):2274-2283.
Codice deposito aziendale MAT-IT-2600596