- Article
- Source : Campus Sanofi
- 28 avr. 2026
Diabète et santé mentale : une prise en charge intégrée pour de meilleurs résultats cliniques

|
À retenir
|
Au-delà de la glycémie : le poids émotionnel du diabète au quotidien
Le diabète, maladie chronique évolutive, impose une autogestion continue.
Au-delà des objectifs glycémiques, les personnes vivant avec un diabète doivent composer avec une charge mentale quotidienne : planification des repas, surveillance glycémique, anticipation des hypoglycémies, ajustements thérapeutiques et crainte des complications. 1,2,3
Les personnes qui vivent avec un diabète présentent un risque accru de dépression, d’anxiété et de détresse liée au diabète, ce qui peut nuire au contrôle glycémique et aux résultats de santé globaux.3
La détresse liée au diabète englobe les défis émotionnels associés à la vie avec la maladie et à sa gestion, notamment l’anxiété, la culpabilité et les préoccupations concernant l’autogestion.
La détresse liée au diabète est catégorisée en six domaines clés4

Schéma thérapeutique

Alimentation et prise alimentaire

Hypoglycémie

Avenir et complications

Relations sociales et interpersonnelles

Interactions avec les professionnels de santé
Cette détresse influence directement l’adhésion thérapeutique, la titration insulinique et les résultats cliniques à long terme.
Malgré cela, la prise en charge psychologique reste insuffisamment intégrée aux protocoles standards de traitement du diabète.
Une enquête mondiale récente menée par la Fédération Internationale du Diabète (FID) a rapporté que 77 % des personnes vivant avec un diabète ont éprouvé de l’anxiété, une dépression ou un autre trouble de santé mentale lié à leur pathologie.5
des personnes vivant avec un diabète ont éprouvé de l'anxiété, une dépression ou un autre trouble de santé mentale lié à leur pathologie selon la Fédération Internationale du Diabète.5
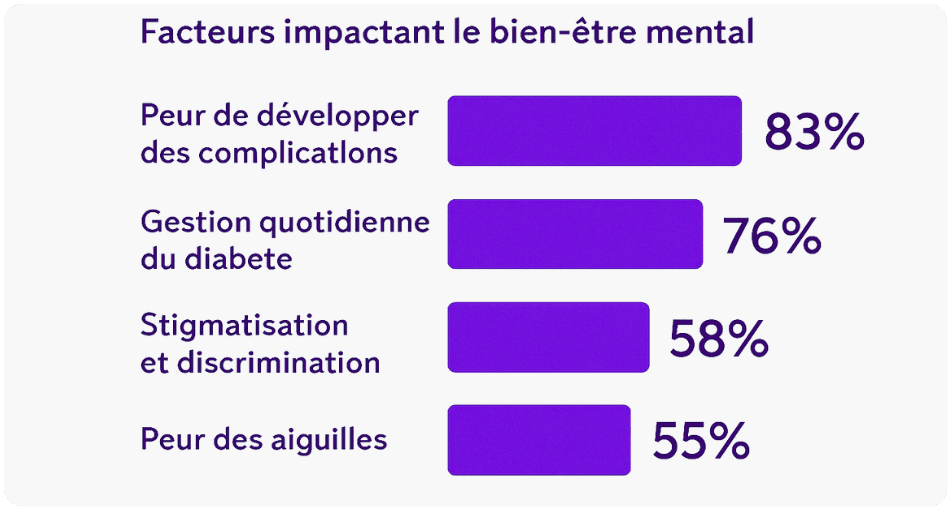
Par ailleurs, une autre enquête mondiale a révélé que :
- près des deux tiers (63 %)des personnes atteintes de diabète déclaraient craindre de développer des complications affectant leur bien-être mental,
- Plus de la moitié (55 %) s’inquiétaient la plupart des jours.
- Un tiers des participants (36 %) ont indiqué avoir souffert de dépression en raison de leur diabète.2
Les psychologues cliniciens jouent un rôle important dans la prise en charge de ces aspects au sein du parcours de soins du diabète.6
Une prise en charge globale du diabète vise non seulement le contrôle glycémique, mais également les facteurs émotionnels, comportementaux et liés au mode de vie. L'intégration de l'autogestion du diabète, associée à la prise en charge nutritionnelle, à l'activité physique et au suivi psychosocial, améliore la qualité de vie (QV).7
Le fardeau invisible : quand la peur freine l’optimisation thérapeutique
Le fardeau psychologique associé au diabète est important et souvent sous-estimé. Les études montrent que les personnes atteintes de diabète présentent environ deux fois plus de risques de développer une dépression que la population générale.8-11
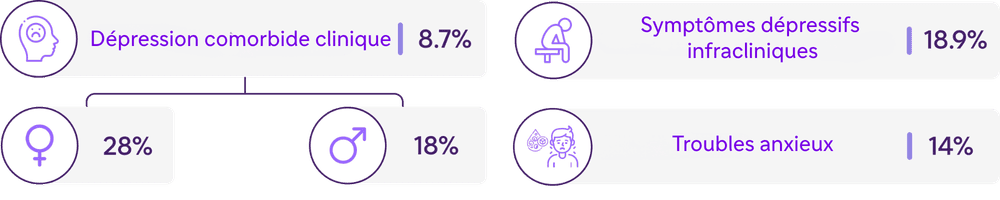
Au-delà des troubles de l'humeur, les troubles du comportement alimentaire constituent une préoccupation majeure, souvent négligée, dans la prise en charge du diabète. Les personnes atteintes de diabète, en particulier celles sous traitement par insuline, présentent des taux plus élevés de troubles du comportement alimentaire.12-15
Les difficultés de santé mentale influencent directement la gestion de la maladie, l'observance et la persistance du traitement, les comportements d'autogestion, ainsi que les résultats cliniques tels que le contrôle glycémique et les complications associées.16
Une équipe soignante coordonnée : clé d'une prise en charge réellement efficace
Une prise en charge psychosociale efficace repose sur une approche véritablement multidisciplinaire. Endocrinologues, infirmiers, éducateurs spécialisés et psychologues cliniciens doivent intervenir de manière coordonnée.17 Chaque membre de l'équipe peut contribuer au dépistage en appliquant des stratégies de communication adaptées.18 Une reconnaissance précoce de la détresse permet une orientation rapide vers les services de santé mentale appropriés.
Cette approche s'inscrit dans la prise en charge centrée sur la personne, qui prend en compte les expériences, les préférences et les objectifs individuels du patient.18,19 Elle est essentielle pour améliorer l'adhésion, l'autogestion et les résultats cliniques à long terme.20
Problem Areas In Diabetes – version courte (5 items) — recommandé par l'ADA (Standards of Care 2025)
Le PAID-5 permet de dépister en moins de 2 minutes la détresse émotionnelle liée au diabète. Il est accessible à l'ensemble de l'équipe soignante, sans formation spécialisée.
| 1 | Vous sentez-vous souvent découragé(e) par rapport à votre diabète ? |
| 2 | Avez-vous peur des épisodes d'hypoglycémie ? |
| 3 | Vous sentez-vous coupable lorsque votre glycémie n'est pas dans les objectifs ? |
| 4 | La gestion quotidienne de votre diabète vous semble-t-elle accablante ? |
| 5 | Vous inquiétez-vous des complications à long terme liées à votre diabète ? |
Cotation : chaque item est coté de 0 (pas de problème) à 4 (problème majeur). Un score total ≥ 8 (sur 20) indique une détresse cliniquement significative nécessitant une évaluation approfondie et, si besoin, une orientation vers un psychologue clinicien.23
Réf. 23 : McGuire BE, et al. Validation of the Problem Areas in Diabetes (PAID) scale. Diabet Med. 2010.
Les psychologues cliniciens apportent une expertise spécialisée dans les aspects émotionnels et comportementaux du diabète. Leur rôle comprend notamment :6

Plusieurs interventions psychosociales ont démontré leur efficacité sur les symptômes dépressifs : la thérapie cognitivo-comportementale (TCC), la prise en charge collaborative, la pleine conscience et l'exercice physique.1
|
Thérapie cognitivo-comportementale - données probantes Une revue systématique et une méta-analyse portant sur 32 essais contrôlés randomisés (7 006 participants) ont évalué l'utilisation de la TCC chez des adultes atteints de diabète de type 1, de type 2 ou de diabète gestationnel. Critères principaux : variation de l'HbA1c, glycémie à jeun, pression artérielle, IMC. Critères secondaires : symptômes dépressifs, anxiété, détresse, qualité de vie et du sommeil.1 |
Pour de nombreux patients, l'insuline reste associée à l'idée d'un traitement de dernier recours ou d'une aggravation de la maladie¹. Cette perception peut être renforcée par le sentiment que chaque étape thérapeutique correspond à une perte d'autonomie : après les mesures hygiéno-diététiques et les traitements oraux, l'insuline est parfois vécue comme une étape redoutée².
Introduire tôt la possibilité d'un recours à l'insuline et explorer les représentations du patient peut contribuer à dédramatiser cette évolution du traitement. Une question simple peut ouvrir le dialogue :

La parole de l’expert
Barthélémy Bourdon Munoz, Spécialiste en sciences comportementales et psychologie, décrypte les réactions émotionnelles les plus fréquentes en consultation et propose des stratégies concrètes pour maintenir l'alliance thérapeutique.
Soutenir le bien-être psychologique par une optimisation du traitement par insuline
Le choix de la thérapie insulinique joue un rôle déterminant non seulement dans le contrôle glycémique, mais également dans le bien-être psychologique des personnes atteintes de diabète. Les préoccupations liées au traitement, telles que la peur de l'hypoglycémie, figurent parmi les facteurs les plus fréquemment rapportés contribuant à la détresse et à l'anxiété associées au diabète.22
Prendre en compte ces barrières psychologiques est essentiel pour améliorer à la fois les résultats cliniques et la qualité de vie. Le choix d'un schéma insulinique adapté au profil clinique et aux préférences de chaque patient, en tenant compte notamment du risque hypoglycémique, constitue un levier thérapeutique à part entière dans la réduction du fardeau émotionnel lié au diabète.23, 24
|
En conclusion
|
Abréviations
ADA, American Diabetes Association ; TCC, thérapie cognitivo-comportementale ; FID, Fédération internationale du diabète ; U/ml, unités par millilitre.
Pour aller plus loin

Initiation de l'insuline : comment adapter sa communication face aux réactions des patients ?

Repenser la discussion sur l’insuline : accompagner les personnes vivant avec un DT2 pour préserver une vie épanouie
Aide à la gestion de la prise de poids liée à l'insuline dans le diabète de type 2 : recommandations pratiques
Références
- Beverly EA, Gonzalez JS. The Interconnected Complexity of Diabetes and Depression. Diabetes Spectr. 2025;38(1):23-31. Published 2025 Feb 14.
- Hussain A. Recognising the impact of diabetes on mental health. Diabetes Res Clin Pract. 2023;206:111028. doi:10.1016/j.diabres.2023.111028
- McInerney AM, Lindekilde N, Nouwen A, Schmitz N, Deschênes SS. Détresse liée au diabète, symptômes dépressifs et symptômes anxieux chez les personnes atteintes de diabète de type 2 : une approche d’analyse en réseau pour comprendre la comorbidité. Diabetes Care. 2022;45(8):1715-1723. doi:10.2337/dc21-2297
- Poole L, Hackett RA. Détresse liée au diabète : le fardeau psychologique de vivre avec le diabète. Lancet Diabetes Endocrinol. 2024;12(7):439-441. doi:10.1016/S2213-8587(24)00126-8
- Fédération internationale du diabète. 2024. Consulté le 14 oct. 2025 à l’adresse https://idf.org/news/diabetes-hidden-burden/
- Snoek FJ, Anarte-Ortiz MT, Anderbro T, et al. Rôles et compétences du psychologue clinicien dans la prise en charge du diabète de l’adulte – rapport de consensus. Diabet Med. 2024;41(5):e15312.
- Powers MA, Bardsley JK, Cypress M, et al. Éducation et accompagnement à l’autogestion du diabète chez l’adulte atteint de diabète de type 2 : rapport de consensus de l’American Diabetes Association, de l’Association of Diabetes Care & Education Specialists, de l’Academy of Nutrition and Dietetics, de l’American Academy of Family Physicians, de l’American Academy of PAs, de l’American Association of Nurse Practitioners et de l’American Pharmacists Association.Diabetes Care. 2020 ; 43(7) : 1636-1649.
- Wardian JL, Kanzler KE, True MW, Glotfelter MA, Sauerwein TJ. Détresse, dépression ou les deux ? Analyse des différences entre l’échelle de détresse liée au diabète et le questionnaire de santé du patient dans une clinique spécialisée en diabète.Clin Diabetes. 2019 ; 37(2) : 124-130.
- Anderson RJ, Freedland KE, Clouse RE, Lustman PJ. Prévalence de la dépression comorbide chez les adultes atteints de diabète : méta-analyse.Diabetes Care. 2001 ; 24(6) : 1069-1078.
- Chaturvedi SK, Manche Gowda S, Ahmed HU, et al. Plus anxieux que dépressifs : prévalence et facteurs associés dans une étude menée dans 15 pays sur les troubles anxieux chez les personnes atteintes de diabète de type 2.Gen Psychiatr. 2019;32(4):e100076. Publié le 9 août 2019.
- Grigsby AB, Anderson RJ, Freedland KE, Clouse RE, Lustman PJ. Prévalence de l’anxiété chez les adultes atteints de diabète : revue systématique.J Psychosom Res. 2002;53(6):1053-1060.
- Nip, AS, Reboussin, BA, Dabelea, D, et al.Troubles du comportement alimentaire chez les enfants, adolescents et jeunes adultes atteints de diabète de type 1 ou de type 2 sous insulinothérapie : étude SEARCH for diabetes in youth.Diabetes care. 2019; 42(5); 859-866.
- Babayeva A, Alishova S, Mammadova G, et al. Évaluation du risque de troubles du comportement alimentaire spécifiques au diabète chez les patients adultes atteints de diabète.J Eat Disord. 2025;13(1):10. Publié le 21 janvier 2025.
- Young-Hyman DL, Davis CL. Comportements alimentaires perturbés chez les personnes atteintes de diabète : importance du contexte, de l’évaluation et de la classification.Diabetes Care. 2010;33(3):683-689.
- Goebel-Fabbri AE. Troubles du comportement alimentaire et troubles alimentaires dans le diabète de type 1 : signification clinique et recommandations thérapeutiques. Curr Diab Rep. 2009;9(2):133-9.
- Hoogendoorn CJ, Krause-Steinrauf H, Uschner D, et al. La détresse émotionnelle prédit une moindre observance du traitement du diabète de type 2 dans l’étude Glycemia Reduction Approaches in Diabetes : A Comparative Effectiveness Study (GRADE).Diabetes Care. 2024;47(4):629-637.
- Young-Hyman D, de Groot M, Hill-Briggs F, Gonzalez JS, Hood K, Peyrot M. Prise en charge psychosociale des personnes atteintes de diabète : prise de position de l’ADA, American Diabetes Association. Diabetes Care. 2016;39(12):2126-2140.
- ADA, American Diabetes Association. Chapitre 1 Communication et engagement. https://professional.diabetes.org/sites/default/files/media/ada_mental_health_workbook_chapter_1.pdf. Consulté le 09 oct. 2025
- Rutten GEHM, Van Vugt H, de Koning E. Prise en charge du diabète centrée sur la personne et activation du patient chez les personnes atteintes de diabète de type 2. BMJ Open Diabetes Res Care. 2020;8(2):e001926.
- ADA, American Diabetes Association Professional Practice Committee. 4. Évaluation médicale complète et analyse des comorbidités : Standards of Care in Diabetes-2025. Diabetes Care. 2025;48(1 Suppl 1):S59-S85.
- Comité des pratiques professionnelles de l’ADA, American Diabetes Association. 5. Favoriser des comportements de santé positifs et le bien-être pour améliorer les résultats de santé : Normes de prise en charge du diabète-2025.Diabetes Care. 2025;48(1 Suppl 1):S86-S127.
- AnderbroT, Gonder-Frederick L, Bolinder J, et al. Peur de l’hypoglycémie : relation avec le risque hypoglycémique et les facteurs psychologiques.Acta Diabetol. 2015;52(3):581-589.
- Bolli GB, Riddle MC, BergenstalRM, et al. Nouvelleinsuline glargine 300 U/ml comparée à la glargine 100 U/ml chez des personnes atteintes de diabète de type 2 n’ayant jamais reçu d’insuline et sous traitements oraux hypoglycémiants : essai contrôlé randomisé (EDITION 3).Diabetes ObesMetab. 2015;17(4):386-394.
MAT-FR-2600304-04/26