- Article
- Source : Campus Sanofi
- 27 mars 2026
Aide à la gestion de la prise de poids liée à l'insuline dans le diabète de type 2 : recommandations pratiques

Points clés à retenir
|
Introduction à la thérapie par insuline et aux préoccupations associées concernant la prise de poids
La crainte d’une prise de poids reste l’un des freins les plus fréquemment exprimés lors de l’initiation de l’insuline dans le diabète de type 2 (DT2). 1,2
De nombreux patients nécessitent, au cours de l’évolution de leur maladie, un traitement par insuline afin de maintenir un contrôle glycémique adéquat.1
Pourtant, l’insulinothérapie est souvent associée à des préoccupations psychosociales, notamment la peur d’une prise de poids.1,2
|
Anticiper cette question et l’aborder de manière structurée permet de sécuriser l’adhésion au traitement et d’instaurer un dialogue constructif dès les premières consultations. |
Les recommandations du consensus 2022 de l’American Diabetes Association (ADA) et de l’European Association for the Study of Diabetes (EASD) soulignent l’importance de la gestion du poids comme élément central d’une approche globale et centrée sur la personne dans la prise en charge du DT2.3
Comprendre le lien entre insuline et prise de poids
La prise de poids potentielle sous traitement par insuline peut résulter d’une combinaison de facteurs physiologiques et psychologiques, notamment :
Effets anaboliques
« L'insuline, hormone anabolique, favorise le stockage des graisses et inhibe la dégradation des protéines, contribuant ainsi à une augmentation de la masse corporelle. »

Grignotage défensif
« Des études antérieures ont montré que les personnes sous insulinothérapie ont tendance à consommer des calories supplémentaires pour prévenir ou gérer les hypoglycémies. Ce comportement alimentaire « défensif » peut, à terme, contribuer à une prise de poids.⁴ ⁵ »

Réduction de la dépense énergétique
« Les personnes atteintes de diabète de type 2 adoptent parfois un mode de vie avec une activité physique réduite, par crainte des hypoglycémies. Cela peut contribuer à une prise de poids. »
Il est donc essentiel de prendre en compte ces facteurs de manière proactive, tant lors de l’initiation que de la poursuite d’un traitement par insuline.
Stratégies pratiques pour répondre aux préoccupations liées à la prise de poids induite par l’insuline
Plusieurs leviers peuvent être activés afin de répondre aux préoccupations des patients tout en maintenant un contrôle glycémique optimal.
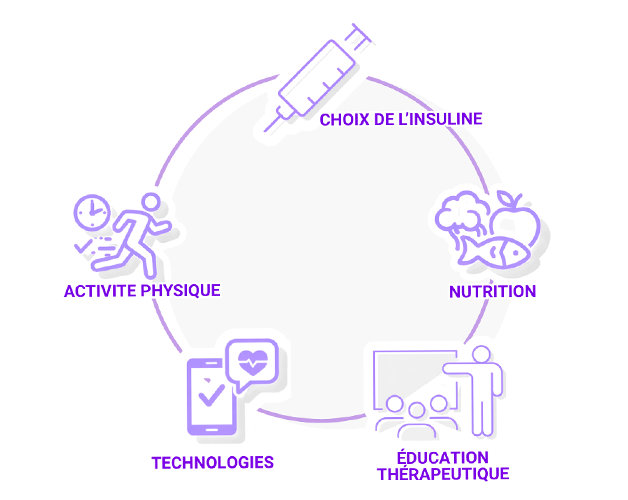
Une prise en charge globale et multidimensionnelle, intégrant :
- le choix de l’insuline,
- l’éducation thérapeutique,
- l’utilisation des technologies,
- l’activité physique
- et la nutrition,
Effets des insulines modernes sur le poids dans la prise en charge du DT2
Lors de l’évaluation des options d’insuline, il a été observé que les formulations modernes d’insuline, présentant des bénéfices glycémiques similaires, peuvent avoir des effets variables sur le poids chez les personnes atteintes de DT2.
Ces données cliniques peuvent contribuer à faciliter des échanges plus efficaces concernant les options d’insuline avec les personnes atteintes de DT2.
Approches pédagogiques favorisant la réussite dans la gestion du DT2
Les interventions éducatives fondées sur des données probantes constituent des éléments efficaces des protocoles d’initiation à l’insuline pour répondre aux préoccupations liées à la gestion du poids.
Sensibiliser aux objectifs de glycémie à jeun
« Sensibiliser aux objectifs de glycémie à jeun (80-130 mg/dL) grâce à des algorithmes d'auto-titration peut réduire le risque d'hypoglycémie et aider à prévenir une prise de poids inutile. ⁷⁻⁹ »
Les protocoles pratiques de titration
« Les protocoles pratiques de titration peuvent être intégrés aux discussions relatives à une utilisation efficace de l'insuline, ⁷⁻⁹ en fournissant un cadre pour aborder les préoccupations liées à la prise de poids associée à l'insuline tout en soutenant des pratiques optimales d'auto-gestion. »
Bon à savoir : Gérer les préoccupations liées au poids pendant un traitement par insuline

Outils de santé numérique
Les méta-analyses montrent que l’intégration d’applications mobiles est associée à une réduction moyenne du poids corporel d’environ 0,84 kg chez les personnes atteintes de DT2, avec des bénéfices accrus chez celles présentant une obésité (IMC > 30 kg/m²), notamment lorsque ces outils sont associés à un soutien comportemental.
Les dispositifs intégrant une boucle de rétroaction technologique facilitent la communication entre patients et équipes soignantes et favorisent l’autogestion.10,11

Recommandations en matière d’activité physique
L’ADA et l’EASD recommandent :3
- environ 150 minutes par semaine d’activité aérobie d’intensité modérée à soutenue
- l’interruption des périodes de sédentarité par des pauses actives
- une activité postprandiale d’au moins 45 minutes
Une approche progressive, telle que l’ajout de 500 pas quotidiens, étant associé à une réduction de 2 à 9 % du risque de morbidité cardiovasculaire et de mortalité toutes causes confondues.

Approches nutritionnelles
Les recommandations cliniques européennes et américaines soutiennent :
- Une surveillance personnalisée des glucides
- Des repas avec un faible index glycémique.
- Une augmentation des fibres solubles
- Un apport protéique adapté (entre 1,2 et 1,6 g/kg/jour) susceptible d’influencer les hormones de la satiété telles que le GLP-1 et le PYY 12-14
Ces éléments peuvent être intégrés dans des plans de soins individualisés.
Trouver un équilibre entre contrôle glycémique et gestion du poids : une voie à suivre
La prise de poids associée à l’insuline n’est ni systématique ni inéluctable.
En abordant cette question de manière transparente et en proposant des stratégies concrètes, il est possible de lever un frein fréquent à l’initiation du traitement.
Une discussion précoce sur la gestion du poids contribue à :
- renforcer la confiance
- améliorer l’adhésion
- sécuriser la relation thérapeutique à long terme
Références
- McFarlane SI. Insulin therapy and type 2 diabetes: management of weight gain. J Clin Hypertens (Greenwich). 2009;11(10):601-607. doi:10.1111/j.1751-7176.2009.00063.x
- Home P, Riddle M, Cefalu WT, et al. Insulin therapy in people with type 2 diabetes: opportunities and challenges?. Diabetes Care. 2014;37(6):1499-1508. doi:10.2337/dc13-2743
- Davies MJ, Aroda VR, Collins BS, et al. Management of hyperglycemia in type 2 diabetes, 2022. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2022;45(11):2753-2786. doi:10.2337/dci22-0034
- Russell-Jones D, Khan R. Insulin-associated weight gain in diabetes—causes, effects and coping strategies. Diabetes Obes Metab. 2007;9(6):799-812. doi:10.1111/j.1463-1326.2006.00686.x
- Ramachandran A, Venkatraman S, Moses A, Vijayakumar G. Hyp-O-besity: Unmet Challenge in Management of Type 2 Diabetes Mellitus and Cardiovascular Risk. J Diabetes Metab. 2015;6(4):520. DOI: 10.4172/2155-6156.1000520
- Zaharieva DP, Riddell MC. Insulin Management Strategies for Exercise in Diabetes. Can J Diabetes. 2017;41(5):507-516. doi:10.1016/j.jcjd.2017.07.004
- Kuritzky L, Reid TS, Wysham CH. Recommandations pratiques pour une titration efficace de l’insuline basale à l’intention des professionnels de soins primaires.Clin Diabetes. 2019;37(4):368-376. doi:10.2337/cd18-0091
MAT-FR-2504341-03/26