- Article
- Source : Campus Sanofi
- 5 mai 2026
Contrôle glycémique dans le diabète de type 2 : stratégies clés pour accompagner vos patients

Points clés à retenir
|
Contrôle glycémique : pourquoi les échanges avec les patients sont-ils si difficiles?
Les professionnels de santé reconnaissent l’importance essentielle du contrôle glycémique dans la prise en charge du diabète de type 2. Cependant, cette perception peut différer chez vos patients qui peuvent rencontrer des difficultés liées à1,2:
Comprendre l'importance du contrôle glycémique
Reconnaitre la nécessité d'initier l'insuline lorsque celle-ci est indiquée
Cela peut conduire à des échanges difficiles qui peuvent conduire à un désengagement des patients de leur parcours de traitement.
Cependant, avec une approche adaptée et centrée sur le patient, les conversations difficiles peuvent devenir des dialogues constructifs qui permettent aux patients de jouer un rôle actif dans leur parcours de prise en charge du diabète de type 2.1,2
Pourquoi le contrôle glycémique est essentiel : au-delà des chiffres
L'impact réel d'un contrôle glycémique optimal
Lorsque l’on aborde le contrôle glycémique avec les patients, traduire des notions cliniques telles que l’HbA1c et le Time in Range (TIR) en bénéfices concrets pour la vie quotidienne peut significativement renforcer leur motivation et leur implication.
Les patients qui maintiennent un contrôle glycémique optimal rapportent de façon constante3:

Une amélioration de la qualité de vie

Moins de symptômes liés au diabète tels que la polydipsie et la polyurie
Expliquer comment l'atteinte d'objectifs glycémiques adaptés peut améliorer la vie quotidienne et accroître la motivation pour une meilleure gestion de la glycémie. Informer sur le rôle d'un bon contrôle dans la prévention des complications peut renforcer l'adhésion au traitement.
Mesures complémentaires : au-delà de l’HbA1c
Bien que les niveaux d’HbA1c demeurent une mesure fondamentale du contrôle glycémique à long terme, l’introduction aux patients du TIR peut offrir une vision plus complète de leur statut glycémique global.6,7
- Le TIR est désormais reconnu par les principales organisations de diabétologie dont l’ADA (American Diabetes Association), et l’EASD (European Association for the Study of Diabetes) comme un indicateur complémentaire précieux7
- Les patients peuvent trouver encourageant d’apprendre que même des améliorations modestes de TIR (aussi peu que 5 %) sont associées à des bénéfices cliniquement significatifs.7
- Cette approche progressive peut aider les patients à percevoir les progrès comme plus accessibles, rendant le contrôle glycémique moins décourageant et plus réalisable pour certains patients.7
Insulinothérapie : identifier et surmonter les freins psychologiques
Surmonter l’état d’esprit de « recul personnel »
- Les études montrent que de nombreux patients perçoivent l’initiation de l’insuline comme un échec personnel, pensant que cela signifie qu’ils n’ont pas bien géré leur diabète de type 2. Cette idée reçue peut constituer un obstacle psychologique majeur à l’acceptation du traitement.1,8
- En présentant l’insuline comme une étape naturelle et nécessaire dans l’évolution de la prise en charge du diabète de type 2, plutôt que comme le reflet d’une insuffisance personnelle, vous pouvez aider les patients à se sentir davantage impliqués et réceptifs à la mise sous insuline.1,8
L’impact de l’inertie thérapeutique
L’absence d’intensification du traitement malgré des indications cliniques évidentes demeure un obstacle majeur à une prise en charge efficace du diabète de type 2.9 Ce retard résulte souvent, à la fois, de l’hésitation des professionnels de santé et de la réticence des patients.
En reconnaissant cet état d’esprit et en adoptant une approche proactive fondée sur une bonne communication, vous pouvez accompagner les patients dans l’atteinte de leurs objectifs glycémiques plus rapidement, et ainsi contribuer à améliorer les résultats à long terme.9
Communication thérapeutique : conseils pratiques pour l'adhésion au traitement
Favoriser un environnement sans jugement et bienveillant
L’utilisation d’un langage bienveillant et sans jugement peut aider les patients à percevoir l’insuline et autres interventions de façon positive.10 Par exemple, plutôt que de demander « Pourquoi n’avez-vous pas pris votre traitement ? », il est préférable de poser la question suivante :
Quelles difficulés avez-vous recontrées avec votre traitement?
Valoriser par l’éducation
Une éducation intensive des patients a été associée à un meilleur contrôle glycémique par rapport aux approches conventionnelles.11
Pour rendre les concepts complexes plus accessibles, envisagez d’utiliser :
- Des supports visuels
- Des analogies
- Des exemples parlants
Par exemple, expliquer l’insuline comme une « clé » qui ouvre les cellules pour laisser entrer le glucose peut s’avérer bien plus efficace que des détails techniques sur le fonctionnement des récepteurs. Ces approches permettent non seulement d’améliorer la compréhension, mais aussi de responsabiliser les patients et de les encourager à s’impliquer davantage dans leur prise en charge.
Commencer par l’empathie : aborder les barrières psychologiques dès le début
- Des recherches ont montré que le fait d’aborder précocement les barrières psychologiques peut améliorer l’acceptation et l’observance du traitement.12
- Lors des consultations, prenez le temps d’explorer avec vos patients leurs peurs, idées reçues et inquiétudes concernant les options thérapeutiques qui leur sont proposées.
- Une question telle que : « Qu’est-ce qui vous inquiète le plus à l’idée de commencer l’insuline ? » peut permettre d’engager des discussions constructives qui, autrement, n’auraient peut-être jamais lieu.
Approches intégrées du contrôle glycémique
Surveillance de la glycémie
Réseau de soutien social
Observance thérapeutique
Activité physique
Qualité du sommeil
Modification du mode de vie comme élément fondamental du contrôle glycémique
- Bien que l’adhésion au traitement soit essentielle pour maintenir le contrôle glycémique,13 les interventions sur le mode de vie demeurent un pilier fondamental de la prise en charge du diabète.14
- Expliquer à vos patients que l’activité physique régulière améliore la sensibilité à l’insuline,15 et que même des changements modestes peuvent entraîner des améliorations significatives.
- Ne pas négliger le rôle du sommeil : des recherches montrent qu’une mauvaise qualité de sommeil peut avoir un impact négatif sur la glycémie.16
La prise en compte de ces facteurs liés au mode de vie, en complément du traitement médicamenteux, peut conduire à des résultats plus efficaces et durables.16
Le rôle fondamental des réseaux de soutien dans la gestion du diabète de type 2
Les réseaux de soutien social jouent un rôle essentiel dans l’autogestion efficace du diabète.17 Encourager les patients à impliquer les membres de leur famille, lorsque cela est possible, dans des séances d’éducation peut améliorer la compréhension et favoriser une responsabilité partagée. De plus, mettre les patients en relation avec des groupes de soutien pour le diabète peut apporter un soutien émotionnel ainsi que des conseils pratiques. Ces relations conduisent souvent à une meilleure observance du traitement et à un sentiment accru d’autonomie dans la gestion de leur maladie.17
Autosurveillance glycémique et mesure continue du glucose (MCG) : des outils d'aide à l'autogestion du diabète
L’autosurveillance de la glycémie joue un rôle essentiel dans l’amélioration du contrôle glycémique en offrant un retour immédiat, et en aidant les patients à relier leurs comportements quotidiens aux résultats obtenus.18 Chez les patients concernés, introduire les bénéfices de la mesure continue du glucose peut aller plus loin, en fournissant des données complètes en temps réel, ainsi que des informations exploitables.19
Contrôle glycémique et complications cardiovasculaires et microvasculaires
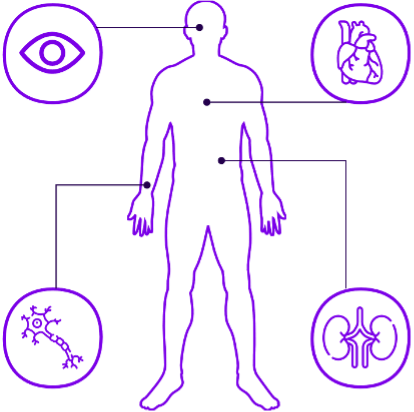
Protection microvasculaire
- Le maintien d’un contrôle glycémique efficace réduit significativement le risque de complications microvasculaires liées au diabète, contribuant à protéger les organes et systèmes vitaux.20
- Lorsque les patients comprennent que leurs efforts quotidiens contribuent directement à protéger leurs yeux, leurs reins et leur système nerveux, l’idée de « contrôle » passe d’un objectif abstrait à un investissement significatif dans leur santé à long terme.20
Prévention des maladies cardiovasculaires
Un contrôle glycémique précoce et intensif a démontré des bénéfices cardiovasculaires durables.21 Cet effet de « mémoire métabolique » souligne l’importance d’atteindre un bon contrôle glycémique le plus tôt possible pour prévenir les maladies cardiovasculaires.
Prise en charge personnalisée : objectifs glycémiques
Objectifs d'HbA1c individualisés
Les objectifs d’HbA1c doivent être individualisés en fonction des facteurs propres à chaque patient, notamment22:
- L’âge
- Les comorbidités
- La durée du diabète et le risque d’hypoglycémie
Impliquer les patients dans des discussions sur cette personnalisation leur permet de comprendre que leur schéma thérapeutique est soigneusement adapté à leurs besoins et à leur situation. Cette approche collaborative favorise la confiance, l’observance et l’amélioration des résultats à long terme.
Dépression, anxiété et diabète de type 2
- Le diabète peut avoir un impact négatif sur la qualité de vie globale d’une personne. Les personnes atteintes de diabète présentent souvent des niveaux de stress lié à la maladie plus élevés que la population générale. Les troubles dépressifs et anxieux sont deux fois plus fréquents chez les personnes atteintes de diabète de type 2 que dans la population générale.23
- Ainsi, une surveillance attentive de l’équilibre glycémique est particulièrement importante chez les patients présentant des signes cliniques de dépression. Les schémas de traitement devraient inclure un accompagnement psychologique et des conseils visant à renforcer l’auto-prise en charge.
Conclusion : Autonomiser les patients grâce à une communication claire
Lorsque l’insuline est indiquée, elle est essentielle pour garantir des résultats de santé à long terme chez les patients. Ce parcours commence par une communication efficace. Vous pouvez aider les patients à comprendre l’importance du contrôle glycémique en leur fournissant des explications claires, en levant les freins psychologiques et en proposant un accompagnement personnalisé. Ces approches peuvent favoriser des échanges constructifs sur l’importance du contrôle glycémique chez les personnes atteintes de diabète de type 2.
Chaque interaction avec le patient est une occasion de renforcer la confiance et d’approfondir la compréhension. Le soutien que vous apportez aujourd’hui joue un rôle déterminant dans le bien-être à long terme de vos patients.
Références
- Polonsky WH, Capehorn M, Belton A, et al. Communication médecin-patient au moment du diagnostic de diabète de type 2 et ses liens avec les résultats pour les patients : nouveaux résultats de l’étude mondiale IntroDia®.Diabetes Res Clin Pract. 2017;127:265-274. doi:10.1016/j.diabres.2017.03.016
- Khunti K, Zaccardi F, Amod A, et al. Le contrôle glycémique demeure central dans la hiérarchie des priorités de la prise en charge du diabète de type 2. Diabetologia. 2025;68(1):17-28. doi:10.1007/s00125-024-06254-w
- Testa MA, Simonson DC. Bénéfices économiques pour la santéet qualité de vie lors de l’amélioration du contrôle glycémique chez les patients atteints de diabète de type 2 : essai randomisé, contrôlé, en double aveugle.JAMA. 1998;280(17):1490-1496. doi:10.1001/jama.280.17.1490
- Banasiak K, Cleary D, Bajurny V, et al. Language Matters – A Diabetes Canada Consensus Statement. Can J Diabetes. 2020;44(5):370-373. doi:10.1016/j.jcjd.2020.05.008
- Yahaya JJ, Doya IF, Morgan ED, Ngaiza AI, Bintabara D. Mauvais contrôle glycémique et facteurs associés chez des patients atteints de diabète de type 2 : une étude transversale. Sci Rep. 2023;13(1):9673. Publié le 14 juin 2023. doi:10.1038/s41598-023-36675-3
- Sun B, Luo Z, Zhou J. Analyse approfondie de la variabilité glycémique dans les complications macrovasculaires et microvasculaires du diabète. Cardiovasc Diabetol. 2021;20(1):9. Publié le 7 janvier 2021. doi:10.1186/s12933-020-01200-7
- Battelino T, Danne T, Bergenstal RM, et al. Objectifs cliniques pour l’interprétation des données de mesure continue du glucose : recommandations du consensus international sur le temps dans la cible. Diabetes Care. 2019;42(8):1593-1603. doi:10.2337/dci19-0028
- Brod M, Alolga SL, Meneghini L. Obstacles à l’initiation de l’insuline chez les patients atteints de diabète de type 2 : développement d’un nouvel outil d’éducation du patient pour aborder les mythes, idées reçues et réalités cliniques. Patient. 2014;7(4):437-450. doi:10.1007/s40271-014-0068-x
- Reach G, Pechtner V, Gentilella R, Corcos A, Ceriello A. L’inertie clinique et son impact sur l’intensification du traitement chez les personnes atteintes de diabète de type 2 mellitus. Diabetes Metab. 2017;43(6):501-511. doi:10.1016/j.diabet.2017.06.003
- Dickinson JK, Guzman SJ, Maryniuk MD, et al. L’utilisation du langage dans la prise en charge et l’éducation du diabète. Diabetes Care. 2017;40(12):1790-1799. doi:10.2337/dci17-0041
- Essien O, Otu A, Umoh V, Enang O, Hicks JP, Walley J. Une éducation intensive du patient améliore le contrôle glycémique chez les personnes diabétiques par rapport à une éducation conventionnelle : un essai contrôlé randomisémené dans un hôpital universitaire nigérian. PLoS One. 2017;12(1):e0168835. Publié le 3 janvier 2017. doi:10.1371/journal.pone.0168835
- Holmes-Truscott E, Browne JL, Ventura AD, Pouwer F, Speight J. La stigmatisation liée au diabète est associée à une perception négative du traitement chez les adultes atteints de diabètede type 2 traités par insuline : résultats de la deuxième enquête Tiabetes MILES - Australia (MILES-2). Diabet Med. iabet Med. 2018;35(5):658-662. doi:10.1111/dme.13598
- Khunti K, Wolden ML, Thorsted BL, Andersen M, Davies MJ. L’inertie clinique chez les personnes atteintes de diabète de type 2 : étude de cohorte rétrospective portant sur plus de 80 000 personnes. Diabetes Care. 2013;36(11):3411-3417. doi:10.2337/dc13-0331
- American Diabetes Association. 4. Gestion du mode de vie. Diabetes Care. 2017;40(Suppl 1):S33-S43. doi:10.2337/dc17-S007
- Colberg SR, Sigal RJ, Yardley JE, et al. Activité physique/exercice et diabète : déclaration de position de l’American Diabetes Association. Diabetes Care. 2016;39(11):2065-2079. doi:10.2337/dc16-1728
- Reutrakul S, Van Cauter E. Influence du sommeil sur l’obésité, la résistance à l’insuline et le risque de diabète de type 2. Metabolism. 2018;84:56-66. doi:10.1016/j.metabol.2018.02.010
- Strom JL, Egede LE. Impact du soutien social sur les résultats chez les patients adultes atteints de diabète de type 2 : revue systématique. Curr Diab Rep. 2012;12(6):769-781. doi:10.1007/s11892-012-0317-0
- Polonsky WH, Fisher L, Schikman CH, et al. L’autosurveillance structurée de la glycémie réduit significativement les taux d’HbA1c chez les patients atteints de diabète de type 2 mal contrôlé, non traités par insuline : résultats de l’étude Structured Testing Program. Diabetes Care. 2011;34(2):262-267. doi:10.2337/dc10-1732
- Beck RW, Riddlesworth T, Ruedy K, et al. Effet de la mesure continue du glucose sur le contrôle glycémique chez les adultes atteints de diabète de type 1 traités par injections d'insuline : essai clinique randomisé DIAMOND.JAMA. 2017;317(4):371-378. doi:10.1001/jama.2016.19975
- Contrôle intensif de la glycémie par inline sulfonylurées ou insuline comparé au traitement conventionnel et risque de complications chez les patients atteints de diabète de type 2 (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet. 1998;352(9131):837-853.
- Holman RR, Paul SK, Bethel MA, Matthews DR, Neil HA. Suivi à 10 ans du contrôle glycémique intensif dans le diabète de type 2.N Engl J Med. 2008;359(15):1577-1589. doi:10.1056/NEJMoa0806470
- American Diabetes Association Professional Practice Committee ; 6. Objectifs glycémiques et hypoglycémie :standards of care in diabetes—2024.Diabetes Care1er janvier 2024 ; 47 (Supplement_1) : S111–S125.https://doi.org/10.2337/dc24-S006
- Roy T, Lloyd CE. Épidémiologie de la dépression et du diabète : une revue systématique. J Affect Disord. 2012;142 Suppl:S8-S21. doi:10.1016/S0165-0327(12)70004-6
MAT-FR-2600424-04/26