- Article
- Source : Campus Sanofi
- 29 mai 2024
L’Activité Physique chez les patients asthmatiques

Asthme et activité physique adaptée
Fiche de liaison et d'orientation
Nous mettons à disposition une solution à destination des médecins prescripteurs de l'activité physique adaptée

Les différents types d’activité physique qui peuvent s’adapter aux capacités et envies de vos patients(14)
L’activité physique se définit comme tout mouvement corporel produit par les muscles squelettiques entrainant une dépense énergétique supérieure à celle du métabolisme au repos.
Il existe différents types d’activité physique qui peuvent s’adapter aux capacités et envies de vos patients :



AP : activité physique ; APA : activité physique adaptée.
Le rôle du médecin : conseils(1,14,15)
Le médecin doit accompagner progressivement son patient vers un changement de mode de vie plus actif et l’aider à le maintenir dans le temps :
- diminuer le temps passé à des activités sédentaires en rompant le temps prolongé assis
- au moins 1 minute toutes les heures
- 5 à 10 minutes toutes les 90 minutes
- augmenter les activités physiques de la vie quotidienne
- la marche, en augmentant le nombre de pas de 1 000 à 3 000 par semaine et en suggérant l’utilisation d’un podomètre pour motiver le patient
- la natation en piscine non chlorée
- prescrire une AP voire un programme d’APA
Les 4 niveaux de prescription de l’activité physique à des fins de santé(14)
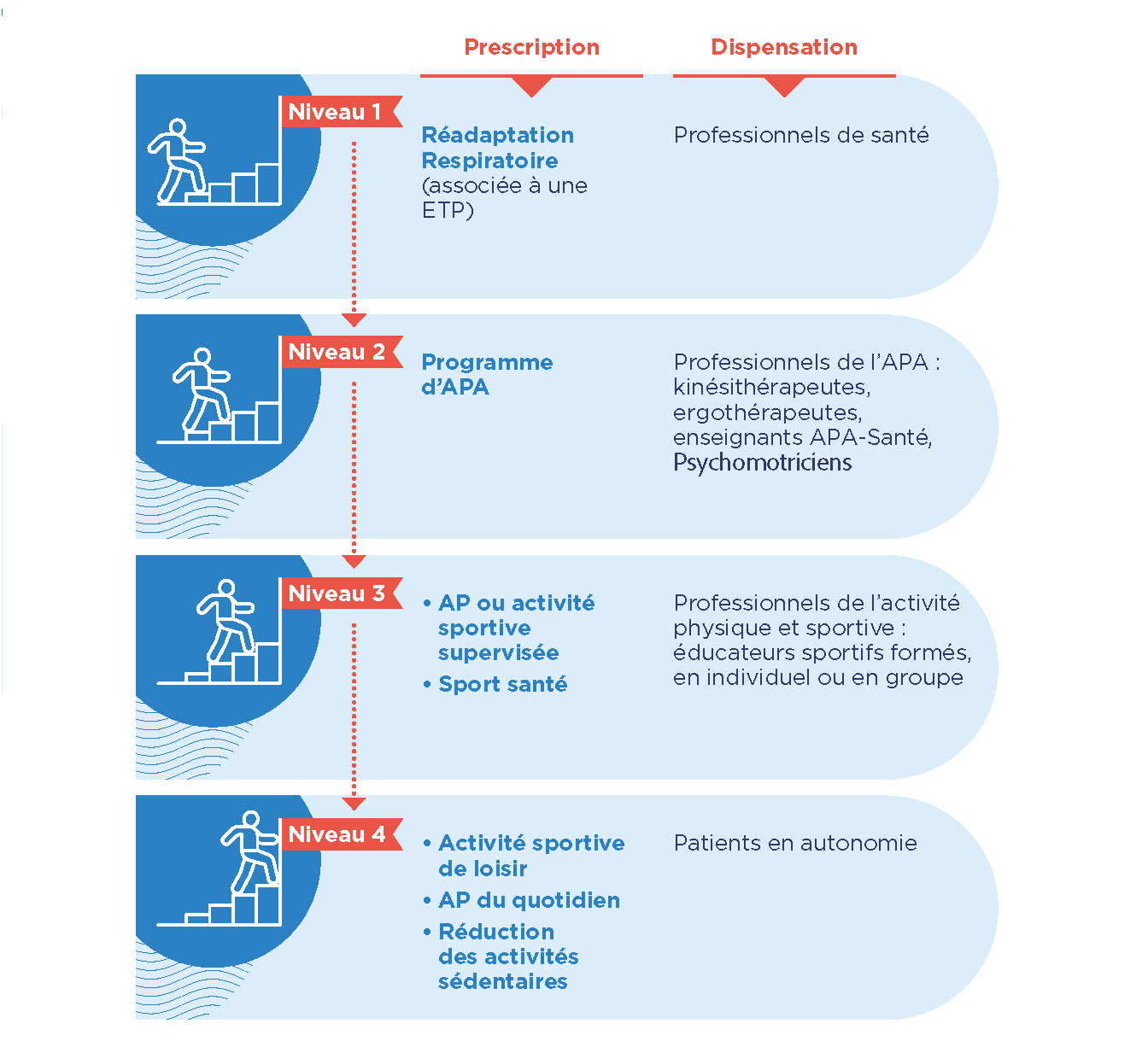
Reprise de l’activité physique chez les patients et consultation médicale(1,14)
L'activité physique (AP) peut améliorer le contrôle de l'asthme et la qualité de vie des patients. Vous trouverez ci-dessous un guide complet fournissant des informations essentielles sur la promotion de l'AP sur ordonnance, depuis la consultation initiale jusqu'à la gestion des risques et les directives spécifiques pour diverses conditions de santé, ainsi qu'une fiche qui complète les données du guide HAS de consultation et de prescription d'activité physique.
Pour des recommandations détaillées et comprendre le parcours de santé centré sur la prescription d'AP pour les patients atteints d'asthme, consultez les 2 documents validés par la HAS :
Un adressage vers un professionnel de l’Activité Physique Adaptée facilité par notre solution digitale
L'activité physique adaptée (APA) peut être prescrite indépendamment, à la suite ou en complément d’un programme de rééducation/réadaptation (3).
Nous mettons à disposition des médecins prescripteurs une solution pour faciliter l’adressage vers un professionnel de l’APA :
1. Dans un premier temps, une FICHE DE LIAISON est à compléter de manière anonyme :
2. Une carte interactive vous permet de localiser facilement les centres maison sport-santé les plus proches
3. Vous pouvez remettre la fiche de liaison au patient qui pourra alors remplir ses coordonnées ainsi que les vôtres pour faciliter l’échange avec le professionnel de l’APA.
Découvrez notre site et créez une fiche de liaison et d’orientation vers un centre APA pour votre patient.
Asthme et activité physique adaptée
Fiche de liaison et d'orientation
Nous mettons à disposition une solution à destination des médecins prescripteurs de l'activité physique adaptée

APA : activité physique adaptée
Références
1. HAS. Asthme – Prescription d’activité physique. Synthèse. Validée par le Collège le 13 juillet 2022.
2. Sanofi. Étude IFOP. Les asthmatiques et l’activité physique : entre souffrance et stigmatisation. 2023. Disponible en ligne sur : https://www.ifop.com/publication/les-asthmatiques-et-lactivite-physique-entre-souffrance-et-stigmatisation/.
4. França-Pinto A, et al. Aerobic training decreases bronchial hyperresponsiveness andsystemic inflammation in patients with moderate or severe asthma: a randomisedcontrolled trial. Thorax. 2015;70(8):732-9.
5. de Lima FF, et al. Physical training in adults with asthma: An integrative approach onstrategies, mechanisms, and benefits. Front Rehabil Sci. 2023;4:1115352.
6. Karila C, et al. Conseils pratiques pour l’asthme de l’enfant déclenché par l’exercice physique : expérience du centre de réentraînement à l’effort de l’hôpital Necker–Enfants-malades. Archives de pédiatrie. 2005;12:105-109.
7. RespiLab. Activité physique adaptée : quels sont les freins et les leviers chez les personnes atteintes de maladies respiratoires chroniques ? Disponible en ligne sur : https://respilab.com/activite-physique-adaptee-chez-les-personnes-atteintes-demaladies-
respiratoires-chroniques/.
8. Evaristo KB, et al. Effects of Aerobic Training Versus Breathing Exercises on AsthmaControl: A Randomized Trial. J Allergy Clin Immunol Pract. 2020;8(9):2989-2996.e4.
9. McLoughlin RF, et al. Increasing physical activity in severe asthma: a systematicreview and meta-analysis. Eur Respir J. 2022;60(6):2200546.
10. Coëtmeur D, et al. Activité physique et asthme sévère : résultats de l’étude FASECPHG. Revue des Maladies Respiratoires. 2020;37:320-327.
11. Hansen ESH, et al. Effect of aerobic exercise training on asthma in adults: asystematic review and meta-analysis. Eur Respir J. 2020;56(1):2000146.
12. Audag N, et al. L’asthme induit à l’exercice chez l’enfant asthmatique. Kinesither Rev.2016;16(171):74–79.
13. Sheehan WJ, Phipatanakul W. Difficult-to-control asthma: epidemiology and its linkwith environmental factors. Curr Opin Allergy Clin Immunol. 2015;15(5):397-401.
14. HAS. Consultation et prescription médicale d’activité physique à des fins de santé chez l’adulte. Guide. Validée par le Collège le 13 juillet 2022.
15. Ameli. L’exercice physique recommandé au quotidien. Disponible en ligne sur : https://www.ameli.fr/assure/sante/themes/activite-physique-sante/exercicephysique-recommande-quotidien. [Consulté le 06/03/2024], mis à jour le 12/02/2024.
16. Ameli. L’asthme d’effort n’est pas une fatalité ! Disponible en ligne sur : https://www.ameli.fr/assure/sante/themes/asthme/asthme-vivre-maladie/asthme-effort-pasune- fatalite [Consulté le 06/03/2024], mis à jour le 04/01/2022.
7000047165 - 05/2024