- Article
- Source : Campus Sanofi
- 16 juin 2021
Initiation de l’insuline en médecine générale : les bons réflexes dès le départ
.jpg)
À qui s’adresse l’insulinothérapie ? 1
Parcourons les recommandations de prise en charge du DT2 à travers 2 profils patients
La prise en charge par insulinothérapie est recommandée pour différents profils de patients, après mise en place et échecs de mesures hygiéno-diététiques et optimisation d’un traitement par ADO, généralement en bithérapie metformine + sulfamide hypoglycémiant. Afin d’illustrer la diversité de la prise en charge des patients atteints de diabète de type 2, suivons 2 patients aux profils différents, candidats à l’insulinothérapie.

Odile, 58 ans
Diabétique depuis 3 ans.
Sous 2 antidiabétiques oraux dont metformine, IMC 29 Kg/m², HbA1c 8,1% depuis un an, GAJ : 1,32 g/L, lithiase/pancréatite + intolérance sulfamides.
3 ans
Bithérapie par 2 ADO dont metformine
-
GAJ : 1,32 g/L
-
HbA1c : 8,1% depuis 1 an
-
IMC : 29 Kg/m²
-
PA : 130/70 mmHg
-
Cl : 80 ml/min
-
Microalbuminurie : négative
-
ATCD : Pancréatite aiguë datant de 5 mois liée à une migration de lithiase, intolérance aux sulfamides : éruption cutanée
-
Fait de son mieux.
-
Activité physique 1 fois / semaine et fait des trajets à pied
Georges, 79 ans
Diabétique depuis + de 20 ans.
Sous metformine et sulfamide, IMC 28 Kg/m², HbA1c 9,5%, GAJ : 1,90 g/L, Microalbuminurie positive, AOMI stentée.

+ de 20 ans
-
Metformine
-
Sulfamide aux doses maximales depuis 7 ans
-
GAJ : 1,90 g/L
-
HbA1c : 9,5% depuis 1 an
-
IMC : 28 Kg/m²
-
PA : 145/79 mmHg
-
Cl : 60 ml/min
-
Microalbuminurie : positive
-
Complications : AOMI stentée et RD minime
-
Mange une part de gâteau de temps en temps…
ADO : Antidiabétique oral
1. HAS/ANSM. Recommandation de bonne pratique - Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Recommandations. Janvier 2013.
Pourquoi avoir le réflexe insulinothérapie ? 1,2
Quel est l'objectif d'HbA1c pour Odile et Georges ?
Le choix de traitement repose en partie sur l’écart par rapport à l’objectif d’HbA1c. L’objectif glycémique doit être individualisé en fonction des caractéristiques du patient (âge, durée du diabète, espérance de vie, comorbidités…) et il peut évoluer au cours du temps.
|
PROFIL DU PATIENT |
HbA1c CIBLE |
|---|---|
|
La plupart des patients DT2, ainsi que les personnes âgées dites « vigoureuses » et dont l’espérance de vie est jugée satisfaisante |
≤ 7% |
|
DT2 nouvellement diagnostiqué, dont l’espérance de vie est > 15 ans et sans antécédent cardio-vasculaire |
≤ 6,5%* |
|
DT2 : |
≤ 8% |
|
Personnes âgées dites « malades », dépendantes, en mauvais état de santé en raison d’une polypathologie chronique évoluée génératrice de handicaps et d’un isolement social |
≤ 9% |
* Sous réserve d’être atteint par la mise en œuvre ou le renforcement des mesures hygiéno-diététiques puis, en cas d’échec, par une monothérapie orale (metformine, voire inhibiteurs des alphaglucosidases).
Les glycémies à jeun moyennes sont corrélées au taux d’HbA1c :
|
OBJECTIF D’HbA1c |
GLYCÉMIE À JEUN* MOYENNE (g/L) |
|---|---|
|
< 6% |
< 1 |
|
7% |
< 1,20 - 1,30 |
|
8% |
< 1,60 |
|
9% |
< 1,80 |
* Ou autres glycémies pré-prandiales
.jpg)
Objectifs pour Odile : HbA1c ≤ 6,5%*, GAJ < 1 g/L

Objectifs pour Georges : HbA1c ≤ 8%, GAJ < 1,60 g/L
* Sous réserve d’être atteint par la mise en œuvre ou le renforcement des mesures hygiéno-diététiques puis, en cas d’échec, par une monothérapie orale (metformine, voire inhibiteurs des alphaglucosidases).
HbA1c : Hémoglobine glyquée A1 ; GAJ : Glycémie à jeun
1. HAS/ANSM. Recommandation de bonne pratique - Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Recommandations. Janvier 2013.
2. HAS/ANSM. Recommandation de bonne pratique - Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Argumentaire scientifique. Janvier 2013.
Quand avoir le réflexe insulinothérapie ? 1,3
À quel moment faut-il initier un traitement par insuline ?
Ci-dessous un schéma interactif décrivant les réflexes "insuline" selon la situation clinique.
L'insulinothérapie est à discuter avec le patient et à accompagner pour une décision médicale partagée*.

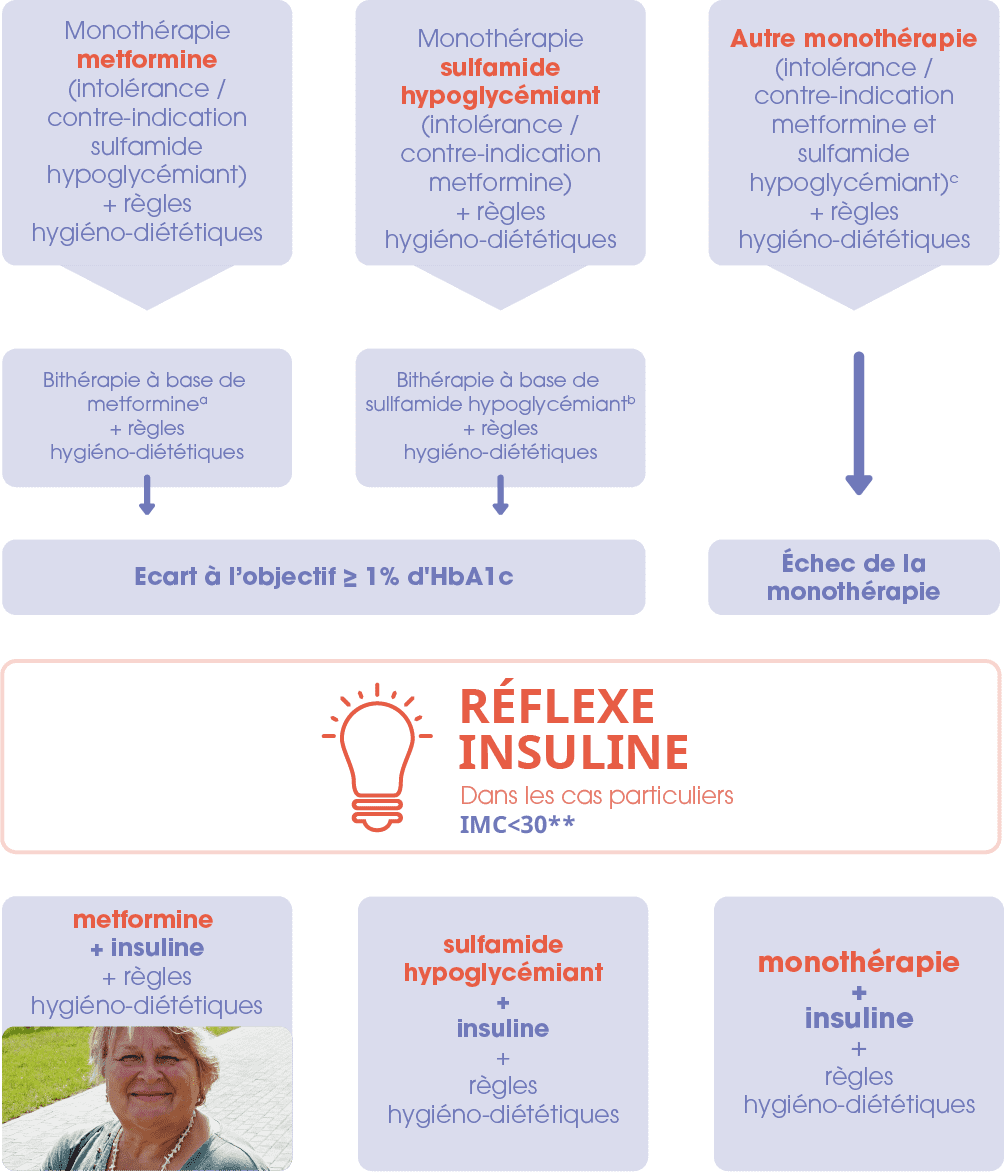




a : En cas d’intolérance ou de contre-indication aux sulfamides hypoglycémiants, d'autres schémas thérapeutiques peuvent être proposés. Se référer aux recommandations de prise en charge complète.
b : Si l’objectif glycémique n’est pas atteint malgré une monothérapie par sulfamide hypoglycémiant (metformine non tolérée ou contre-indiquée) et si l’écart à l’objectif est inférieur à 1% d’HbA1c, d'autres schémas thérapeutiques peuvent être proposés. Se référer aux recommandations de prise en charge complète.
c : En cas d’intolérance ou de contre-indication à la metformine et aux sulfamides hypoglycémiants, d’autres alternatives sont possibles. Se référer aux recommandations de prise en charge complète.
* Selon la recommandation de la Haute Autorité de Santé, le processus de la décision médicale partagée implique un temps de délibération patient/praticien.
** NB : la place des analogues du GLP-1 dans les recommandations HAS de 2013 était réservée aux patients avec un IMC de 30 ou plus. Pour la place dans la stratégie thérapeutique actualisée des analogues du GLP-1, se référer aux avis de la commission de transparence correspondants.
IMC : Indice de masse corporelle
1. HAS/ANSM. Recommandation de bonne pratique - Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Recommandations. Janvier 2013.
3. HAS/ANSM. Recommandation de bonne pratique - Algorithme : Diabète de type 2. Janvier 2013.
Comment préparer le patient à l’insulinothérapie ? 4
Check-list pour une décision médicale partagée et une adhésion au traitement
INFORMER
☑ Traitement
☑ Ses risques (hypoglycémies)
☑ Ses avantages
☑ Les modalités de surveillance
MOTIVER
☑ Acceptation du traitement
ACCOMPAGNER
☑ Recours aux associations de patients possible
ÉVALUER
☑ Capacités d’apprentissage
☑ Autonomie du patient et de son entourage
ÉDUQUER
☑ Autosurveillance glycémique
☑ Diététique/activité physique
☑ Interprétation des glycémies, adaptation des doses d’insuline
☑ Prévention et gestion des épisodes d’hypoglycémie
4. HAS/ANSM. Guide parcours de soins - Diabète de type 2 de l‘adulte. Mars 2014.
Comment initier l’insulinothérapie ? 1
Adopter une approche simple et logique
Selon les recommandations de la HAS 1, lors de la mise en place de l’insulinothérapie, il est recommandé de débuter :
-
de préférence par une insuline intermédiaire (NPH) au coucher ;
-
ou par une insuline analogue lente si le risque d’hypoglycémie nocturne est préoccupant.
Les règles de pratiques suivantes peuvent être appliquées :
.png)
PRESCRIRE
une dose initiale faible,
de 6 à 10 UI par 24 heures
ou selon les préconisations du RCP du médicament
INSTAURER
une autosurveillance glycémique :
prévention des hypoglycémies,
adaptation des doses
.png)
.png)
FIXER
un objectif glycémique (HbA1c/GAJ)
POURQUOI ?
ADAPTER
les doses d’insuline tous les 3 jours en fonction des GAJ et de l’objectif fixé
COMMENT OPTIMISER ?
.png)
.png)
RÉÉVALUER
le traitement (ADO et/ou insuline)
en cas d’hypoglycémies fréquentes
ou hypoglycémie sévère
1. HAS/ANSM. Recommandation de bonne pratique - Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Recommandations. Janvier 2013.
Comment optimiser l’insulinothérapie ? 1
Quelles sont les possibilités en cas de GAJ non à l’objectif ?
HbA1c non à l’objectif ET
GAJ à l’objectif & GPP non à l’objectif
Intensification*
HbA1c non à l’objectif ET
GAJ non à l’objectif
Optimisation de l'insuline basale*
-
S'assurer de l'application des règles hygiéno-diététiques
-
Vérifier adhésion au traitement/application de l’algorithme de titration
-
Optimiser les traitements associés*
-
S’assurer de la pertinence du maintien de l’insuline basale*
-
Envisager une nouvelle insuline basale*
-
Accompagner/éduquer le patient
* Le recours à un endocrinologue sera envisagé pour instaurer ou optimiser le schéma insulinique en cas de difficulté à atteindre les objectifs glycémiques fixés.
GAJ : Glycémie à jeun ; GPP : Glycémie post-prandiale
1. HAS/ANSM. Recommandation de bonne pratique - Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Recommandations. Janvier 2013.
En résumé
Les réflexes pour la mise sous insuline de vos patients atteints de diabète de type 2 1
1
Identification des patients
-
Traitement par ADO optimisé ?
-
Écart à l’objectif ≥ 1% d'HbA1c
-
IMC < 30
2
Prescription et mise en œuvre
-
Discuter / Accompagner le patient
-
Fixer un objectif glycémique
-
Prescrire une dose initiale faible
-
Instaurer une autosurveillance glycémique
3
Adaptation des doses d’insuline
-
Titration optimale de l'insuline
-
Si HbA1c non à l’objectif et…
-
GAJ à l’objectif & GPP non à l'objectif : intensification
-
GAJ non à l’objectif : optimisation de l'insuline basale
-
4
Suivi / réévaluation
-
Éduquer / Accompagner le patient
-
Optimiser les traitements
Références
- HAS/ANSM. Recommandation de bonne pratique - Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Recommandations. Janvier 2013.
- HAS/ANSM. Recommandation de bonne pratique - Stratégie médicamenteuse du contrôle glycémique du diabète de type 2. Argumentaire scientifique. Janvier 2013.
- HAS/ANSM. Recommandation de bonne pratique - Algorithme : Diabète de type 2. Janvier 2013.
- HAS/ANSM. Guide parcours de soins - Diabète de type 2 de l‘adulte. Mars 2014.
7000033603 - 05/2024