- Article
- Source : Campus Sanofi
- 10 mars 2026
Transition entre insulines : guide pratique à l’usage des infirmiers pour la titration et l’accompagnement du patient

Points clés :
- Les infirmiers sont essentiels pour accompagner la transition entre insulines.
- La titration et l’éducation du patient (autosurveillance, injection, auto-titration) facilitent l’adaptation au nouveau traitement
- La coordination avec l’équipe soignante et l’implication du patient favorisent l’adhésion et le maintien d’un bon équilibre glycémique.
Titration, suivi et éducation thérapeutique lors du changement d'insuline
La phase de titration est essentielle pour permettre au patient de s’approprier progressivement son nouveau traitement par insuline. Durant cette période, la prévention des hypoglycémies et une surveillance rapprochée, sont déterminants pour une transition insulinique réussie.2,3
L’initiation ou l’ajustement d’un traitement par insuline repose sur une éducation thérapeutique solide du patient, comprenant notamment2:

L’autosurveillance de la glycémie

Les recommandations diététiques

La maîtrise des gestes d’injection

L’auto-titration de l’insuline

La gestion de l’hypoglycémie
Recommandations en 4 étapes pour une transition entre insulines maîtrisée
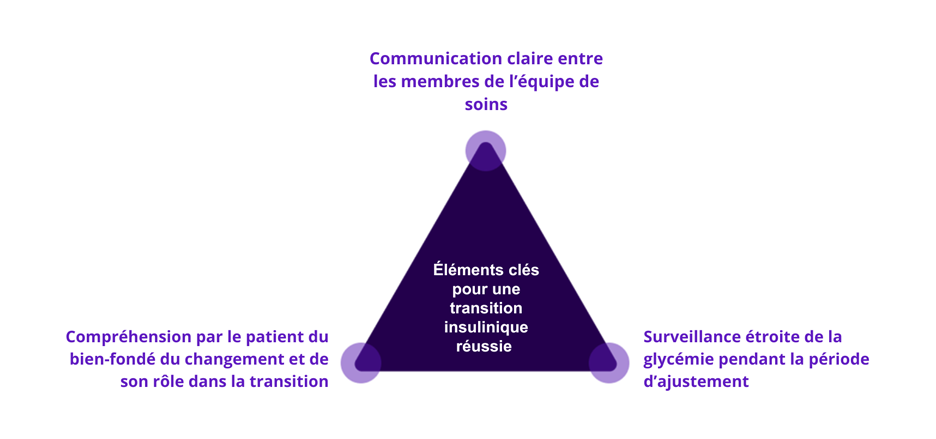
En adoptant une démarche structurée de la titration, de la surveillance et de l’éducation thérapeutique, le patient peut être accompagné efficacement lors d’un changement d’insuline afin de contribuer au maintien d’un équilibre glycémique stable tout au long de cette période.
Avant tout changement d’insuline, il est essentiel que le patient comprenne le traitement et les consignes de sécurité, et qu’il vérifie systématiquement le nom et la posologie de son insuline pour prévenir les erreurs médicamenteuses.¹
Un accompagnement structuré peut permettre de renforcer l’implication du patient dans les décisions thérapeutiques lors de ces transitions insuliniques.
Les principaux domaines dans lesquels un accompagnement du patient est recommandé sont4:

DONNÉES CLINIQUES
Partager les résultats des essais cliniques soutenant l'approche de transition.

EXPLICATIONS CLAIRES
Fournir des explications compréhensibles sur la transition via des supports éducatifs.

ÉDUCATION MÉDICALE
Proposer une formation médicale pour appuyer des décisions éclairées, centrées sur le patient.
CONVERSION DES DOSES ET SUIVI
Garantir une conversion correcte des doses (unité par unité) et un suivi cohérent.
PRÉFÉRENCES DU PATIENT
Respecter les préférences du patient concernant le type d'insuline et le mode d'injection.
La dose initiale d’insuline basale, calculée selon le poids et la glycémie actuelle du patient (0,1–0,2 U/kg/jour), peut ensuite être ajustée progressivement pour atteindre la glycémie cible à jeun.2
Attention, il est important que chaque patient respecte les recommandations spécifiques et la posologie conseillés par leur professionnel de santé lors de la prescription.
Traditionnellement, les insulines basales étaient administrées le soir. Mais les analogues de l’insuline offrent désormais une plus grande flexibilité d’horaire d’injection. 2 Cette souplesse peut donc être particulièrement utile lors des périodes de transition, lorsque les patients s’adaptent à de nouveaux schémas thérapeutiques.
Le changement d’un traitement par insuline basale nécessite une surveillance attentive de la glycémie pendant la période de transition.5 Cette phase de surveillance est en effet cruciale pour détecter les signes d’évolution du contrôle glycémique et adapter la prise en charge en conséquence.
Par ailleurs, la sensibilisation des patients, de leur entourage et des professionnels de santé à l’hypoglycémie constitue une mesure clé. Par exemple, former chacun à l’utilisation du glucagon en cas d’épisode sévère renforce la sécurité et le bien-être des patients ainsi que de leur entourage.3
|
Education à l'hypoglycémie : points clés3
|
Garantir la sécurité lors des transitions entre insulines peut nécessiter une approche globale intégrant une surveillance renforcée et une prise de décision éclairée, centrée sur le patient, fondée sur une évaluation individualisée du rapport bénéfice/risque.2
Avant tout changement d’insuline, il est essentiel que le patient comprenne le traitement et les consignes de sécurité, et qu’il vérifie systématiquement le nom et la posologie de son insuline pour prévenir les erreurs médicamenteuses.¹
Un accompagnement structuré peut permettre de renforcer l’implication du patient dans les décisions thérapeutiques lors de ces transitions insuliniques.
Les principaux domaines dans lesquels un accompagnement du patient est recommandé sont4:

DONNÉES CLINIQUES
Partager les résultats des essais cliniques soutenant l'approche de transition.

EXPLICATIONS CLAIRES
Fournir des explications compréhensibles sur la transition via des supports éducatifs.

ÉDUCATION MÉDICALE
Proposer une formation médicale pour appuyer des décisions éclairées, centrées sur le patient.

CONVERSION DES DOSES ET SUIVI
Garantir une conversion correcte des doses (unité par unité) et un suivi cohérent.

PRÉFÉRENCES DU PATIENT
Respecter les préférences du patient concernant le type d'insuline et le mode d'injection.
La dose initiale d’insuline basale, calculée selon le poids et la glycémie actuelle du patient (0,1–0,2 U/kg/jour), peut ensuite être ajustée progressivement pour atteindre la glycémie cible à jeun.2
Attention, il est important que chaque patient respecte les recommandations spécifiques et la posologie conseillés par leur professionnel de santé lors de la prescription.
Traditionnellement, les insulines basales étaient administrées le soir. Mais les analogues de l’insuline offrent désormais une plus grande flexibilité d’horaire d’injection. 2 Cette souplesse peut donc être particulièrement utile lors des périodes de transition, lorsque les patients s’adaptent à de nouveaux schémas thérapeutiques.
Le changement d’un traitement par insuline basale nécessite une surveillance attentive de la glycémie pendant la période de transition.5 Cette phase de surveillance est en effet cruciale pour détecter les signes d’évolution du contrôle glycémique et adapter la prise en charge en conséquence.
Par ailleurs, la sensibilisation des patients, de leur entourage et des professionnels de santé à l’hypoglycémie constitue une mesure clé. Par exemple, former chacun à l’utilisation du glucagon en cas d’épisode sévère renforce la sécurité et le bien-être des patients ainsi que de leur entourage.3
|
Education à l'hypoglycémie : points clés3
|
Garantir la sécurité lors des transitions entre insulines peut nécessiter une approche globale intégrant une surveillance renforcée et une prise de décision éclairée, centrée sur le patient, fondée sur une évaluation individualisée du rapport bénéfice/risque.2
Conclusion
La réussite des transitions entre insulines repose sur une approche systématique, associant expertise clinique et prise en charge centrée sur le patient. Elle combine des stratégies de dosage individualisées, une administration flexible et la prévention proactive de l’hypoglycémie, avec un suivi régulier et une information adaptée tout au long du processus.
L’éducation du patient est essentielle lors des transitions, car elle couvre non seulement les aspects techniques de l’insuline, mais permet aussi de détecter et de gérer les complications potentielles, comme l’hypoglycémie.2,3 De plus, une approche coordonnée avec l’ensemble de l’équipe soignante et la participation active du patient favorisent une adaptation sûre aux changements de traitement. Ainsi, la mise en œuvre de ces stratégies contribue à maintenir un contrôle glycémique stable tout en réduisant les risques liés à la transition entre insulines.
Références
- Pogach L, Aron D. Balancing Hypoglycemia and Glycemic Control: A Public Health Approach for Insulin Safety. JAMA. 2010;303(20):2076-2077.
- Davies MJ, et al. Management of Hyperglycemia in Type 2 Diabetes, 2022. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2022;45(11):2753-2786.
- Ahrén B. Éviter l’hypoglycémie : un facteur clé de réussite pour la prise en charge de l’hyperglycémie dans le diabète de type 2. Vascular Health and Risk Management. 2013;9:155-163.
- Joshi SR, et al. Biosimilaires et biosimilaires interchangeables : informations essentielles pour chaque prescripteur, payeur et patient. Point de vue sur les insulines. Expert Opinion on Biological Therapy. 2023;23(8):693-704. doi:10.1080/14712598.2022.2112664
- U.S. Food and Drug Administration. Informations concernant la conservation de l’insuline et le passage d’un produit à un autre en situation d’urgence. FDA. Publié le 29 octobre 2021. Consulté le 12 juin 2025.https://www.fda.gov/drugs/emergency-preparedness-drugs/information-regarding-insulin-storage-and-switching-between-products-emergency
MAT-FR-2600305-02/26