- Article
- Source : Campus Sanofi
- 23 avr. 2026
La polypose naso-sinusienne : un fardeau sous-estimé pour la qualité de vie ?

Nguyen DT et al. Assessment of quality-of-life outcomes after surgery for nasal polyposis with the DyNaChron questionnaire. Eur Arch Otorhinola ryngol2015 ;272 :367-75
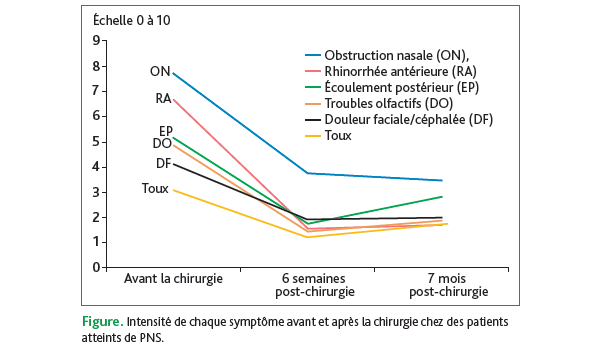
Les 2 principaux symptômes qui altèrent la qualité de vie des patients atteints de PNS sont l’obstruction nasale et la perte de l’odorat. L’objectif du travail présenté est d’explorer l’impact global de la chirurgie de la PNS sur la qualité de vie. Cette étude prospective a analysé 65 patients adultes opérés selon la procédure de nasalisation avec conservation des cornets moyens et supé rieurs, avec une septoplastie si besoin. Les patients ont effectué une auto évaluation par un questionnaire la veille de la chirurgie, puis 6 semaines et 7 mois après la chirurgie. Avant la chirurgie, le trouble de l’odorat était la plainte majeure des patients (7,74 ± 2,81), devant l’obstruction nasale (6,66 ± 2,28). Tous les symptômes ont diminué 6 semaines après l’opération (p < 0,0001), l’obs truction affichant l’amélioration la plus significative (score 6,66 à 1,56 ; taille d’effet 2,24). À 7 mois, l’odorat a progressé encore légèrement, tout en restant partiellement déficient. De plus, la rhinorrhée postérieure, d’abord améliorée, s’est accentuée à 7 mois (de 1,75 à 2,82 ; p = 0,0045). Les impacts physiques et psychosociaux ont suivi les mêmes modulations, c’est à dire une baisse globale dès 6 semaines, puis une stabilisation. Ces résultats (figure) indiquent que la chirurgie libère rapidement le nez. Chez des patients opérés de PNS, les résultats confirment une amélioration majeure et précoce de la qualité de vie avec un plateau dès 6 semaines postchirurgie. En revanche, la récupération de l’odorat est réelle mais incomplète. La présence d’une rhinorrée postérieure rappelle la réapparition d’une inflammation chronique et l’intérêt de maintenir une prise en charge thérapeutique.
Talat R et al. Chronic rhinosinusitis patients with and without polyps experience different symptom perception and quality of life burdens. Am J Rhinol Allergy 2020 ;34(6) :742-50.
L’impact négatif de la PNS sur la qualité de vie dépasse largement les symptômes de la rhinosinusite chronique sans PNS (RSCsPNS) souvent à cause de la congestion nasale, de la rhinorrhée et de l’hyposmie. Cette étude compare 600 patients atteints de RSC, avec (n = 266) ou sans PNS (n = 334). L’objectif était d’évaluer comment la sévérité des symptômes altère la qualité de patients en s’intéressant à la perception des symptômes et à leur retentissement global. Tous les patients inclus répondaient aux critères de RSC avec ou sans PNS. Le fardeau de la maladie a été mesuré par le SNOT22, analysé en sous domaines nasaux (obstruction nasale, rhinorrhée antérieure et postérieure, sécrétions épaisses, toux, hyposmie), gêne otologiquefaciale (plénitude et douleurs auriculaires, douleurs/ pressions faciales, vertiges), sommeil (difficulté d’endormissement, réveils nocturnes, sommeil non réparateur, fatigue, baisse de productivité et de concentration, irritabilité) et émotionnel (tristesse, gêne). La qualité de vie générale a été mesurée par l’EQ5D (5dimensional EuroQol questionnaire) et le contrôle des symptômes (reflet de la tolérance du patient aux symptômes).
Le score global SNOT22 était similaire entre les 2 groupes (36,3 RSCsPNS versus 35,6 PNS). Les patients atteints de RSCsPNS avaient des scores EQ5D plus faibles (73,3 versus 69,2 ; p < 0,008). Les patients atteints de PNS présentaient une prévalence plus élevée d’hypersensibilité aux aéroallergènes (p = 0,042) et à l’asthme (49,2 % versus 18,6 %, p < 0,001). Ils avaient également des antécédents plus importants de chirurgie endoscopique des sinus (p = 0,039). Les patients RSCsPNS présentaient plus de gêne otologique faciale (p = 0,003), alors que les patients PNS avaient une hyposmie plus marquée (2,2 versus 1,5 ; p < 0,001). Chaque point supplémentaire de SNOT22 s’accompagnait d’une baisse de l’EQ5D dans les 2 groupes, avec une chute plus marquée chez les patients avec PNS pour certains items, notamment les vertiges (coefficient −7,34 versus −4,52). On remarque également que les patients PNS se déclaraient plus “décontrôlés” pour les symptômes nasaux (besoin de se moucher, rhinorrhée, écoulement postérieur, sécrétions épaisses, obstruction) et émotionnels (tristesse, embarras) ainsi que pour les troubles du sommeil.
Au final, lors d’une prise en charge de PNS, ce travail rappelle que la sévérité de la maladie ne se lit pas uniquement à l’endoscopie, mais également par le ressenti du malade. Des symptômes identifiés par le SNOT22, tels qu’obstruction nasale, écoulements, hyposmie, douleurs, vertiges, fatigue, sommeil brisé, humeur altérée et gêne sociale composent un fardeau singulier chez le patient PNS. Reconnaître tous ces symptômes permettrait d’individualiser et d’optimiser les objectifs thérapeutiques pour offrir au patient la sensation d’une maladie enfin contrôlée.
Nguyen DT et al. Sinonasal symptom-related sleep disorders before and after surgery for nasal polyposis. Rhinology 2017 ;55(3) :262-8.
Chez les patients atteints de PNS, un nez bouché, une rhinorrhée postérieure, des reniflements, des quintes de toux et une fatigue au réveil sont autant de symptômes qui nuisent à la qualité du sommeil. Cette étude apporte un éclairage sur le lien entre symptômes de la PNS et les troubles du sommeil. L’objectif est ainsi de mesurer l’influence de la chirurgie de la PNS sur le sommeil des patients.
Au total, 63 patients ont été opérés d’une ethmoïdectomie radicale bilatérale (préservation du cornet moyen quand cela était possible). Cinq symptomes liés aux troubles du sommeil, l’obstruction nasale, les rhinorrhées antérieure et postérieure et la toux ont été ciblés la veille de la chirurgie (V0), à 6 semaines (V1) et 7 mois (V2) postchirurgie. Avant la chirurgie, deux tiers des patients avaient des troubles modérés à sévères du sommeil, liés principalement à l’obstruction nasale et à la rhinorrhée. Les résultats ont montré une amélioration significative du sommeil dès V1 et maintenue à V2 (p < 0,0001). L’obstruction nasale a diminué fortement (≈ 6,8 à 1,6), induisant une réduction des difficultés d’endormissement et des réveils nocturnes. La rhinorrhée antérieure a diminué tandis que l’écoulement postérieur a augmenté à V2 (≈ 1,8 à 2,8 ; p = 0,002), entraînant une légère reprise des réveils nocturnes (tendance p = 0,08). La toux a également nettement diminué, induisant une réduction de troubles du sommeil liés à ce symptôme. Au final, le bénéfice de la chirurgie endoscopique est double, avec une libération ventilatoire rapide et un apaisement du sommeil. Pour autant, la maladie rappelle constamment sa nature inflammatoire : les réapparitions des troubles du sommeil postchirurgie peuvent servir d’indicateur indirect à la maladie non contrôlée.

Références
- Hopkins C et al. Psychometric validity of the 22-item sinonasal outcome test. ClinOtolaryngol 2009;34(5):447-54.
- Kacha S et al Development and validity of the DyNaChron ques tionnaire for chronic nasal dysfunction. Eur Arch Otorhinolaryngol 2012;269(1):143-53.
- Rotonda C et al. Optimizing DyNaChron instrument for assessing chronic nasal dysfunction symptoms by Rasch analysis. Rhinology. 2020;58(2),158-5.
© Gazette de la PNS - La Lettre de l'ORL - Éditeur EDIMARK
MAT-FR-2601643-04/26