- Article
- Source : Campus Sanofi
- 22 avr. 2026
Polypose naso-sinusienne et sommeil : quel impact d'un mauvais contrôle de la maladie ?

© Gazette de la PNS - La Lettre de l'ORL - Éditeur EDIMARK
Serrano E et al. Nasal polyposis in France: impact on sleep and quality. J Laryngol Otol. 2005;119(7):543-9.
Dans cette étude épidémiologique française descriptive, transversale, contrôlée, menée en 2002, 10 033 adultes ont été interrogés afin d’estimer la prévalence de la polypose nasosinusienne (PNS) dans la population générale. Le dépistage reposait sur un questionnaire couplé à un algorithme diagnostique validé, de sensibilité 88,9 % et de spécificité 87,8 %. La prévalence de la PNS a été estimée à 2,11 %. L’analyse du sommeil constituait un objectif secondaire, comparant 212 patients atteints de PNS à 502 patients contrôles. Le questionnaire a évalué l’existence de troubles du sommeil, de ronflement, leur fréquence, ainsi que quatre dimensions de la qualité de sommeil : insomnie d’endormissement, réveils nocturnes, difficultés de rendormissement après un réveil nocturne (insomnie de maintien), temps de sommeil insuffisant et sommeil non réparateur. La qualité de vie était évaluée par le SF-36, avec ajustement statistique sur l’asthme et/ou la rhinite allergique. Les résultats montraient un retentissement net de la PNS de manière significative sur toutes les composantes du sommeil évaluées (figure). Le risque de troubles du sommeil était multiplié par 2,25 chez les patients porteurs d’une polypose nasosinusienne versus contrôles (IC95 : 1,54-3,29).
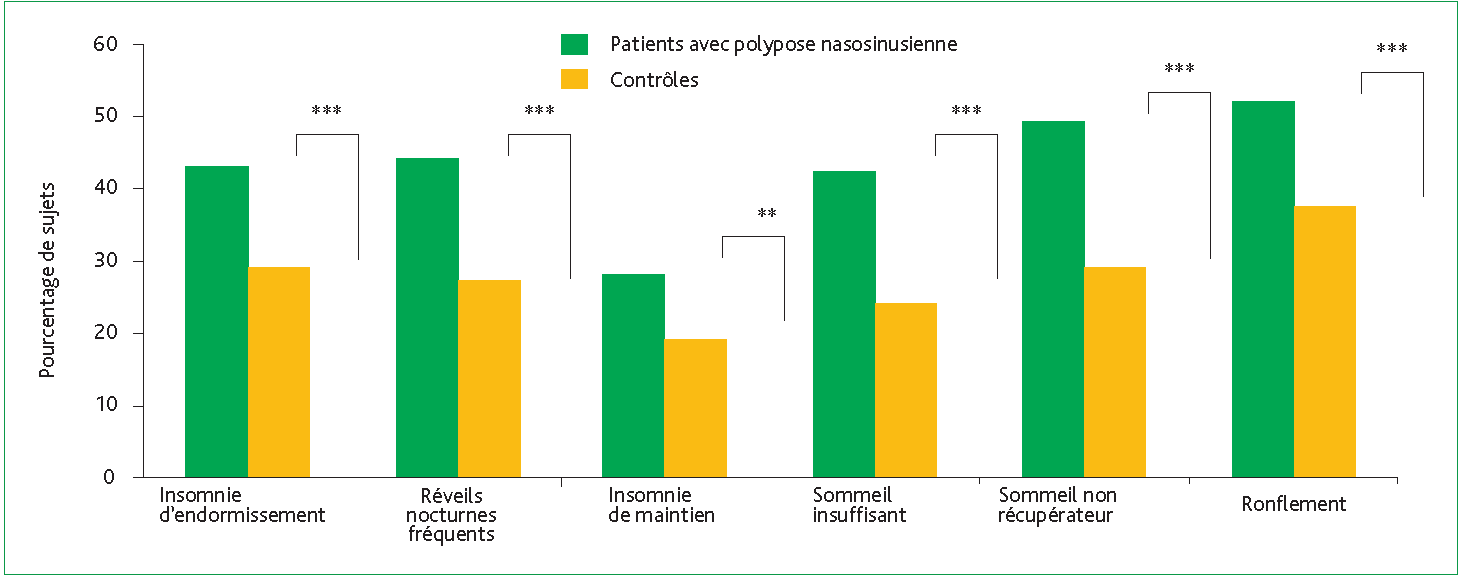
Le risque d’insomnie chez les patients avec polypose (versus contrôles) était augmenté d’environ 50 % (OR ajusté : 1,43). Le ronflement était rapporté chez 50,5 % des patients avec PNS contre 35,7 % des patients contrôles (p < 0,001). Les différentes composantes d’un sommeil altéré concernaient 40 à 50 % des patients porteurs de polypose (figure). Parallèlement, tous les domaines du SF-36 étaient dégradés, avec une baisse significative des scores physiques et mentaux. En conclusion, ces données indiquent que la PNS ne se résume pas qu’à une pathologie obstructive locale mais altère significativement la qualité de sommeil au quotidien, probablement via l’obstruction nasale et la fragmentation du sommeil. Il existe une forte imbrication entre les troubles du sommeil, la fatigue diurne et l’altération de la qualité de vie de ces patients. Au final, cette étude a une implication clinique claire, c’est-à-dire que chez tout patient porteur de PNS, le dépistage systématique d’une mauvaise qualité de sommeil, d’une insomnie ou d’une ronchopathie chronique doit faire partie intégrante de l’évaluation. En pratique, le clinicien doit être sensibilisé au dépistage chez ses patients atteints de PNS lors d’une perturbation de la qualité de sommeil et/ou d’une insomnie car ces troubles sont fréquemment associés.
Bengtsson C et al. Nasal polyposis is a risk factor for nonadherence to CPAP treatment in sleep apnea : the population-based DISCOVERY study. J Clin Sleep Med. 2023 ;19(3) :573-79
De manière générale, l’obstruction nasale est un facteur de risque de mauvaise tolérance/observance de la ventilation par pression positive continue (PPC) chez les patients apnéiques. C’est tout l’intérêt de cette étude descriptive suédoise, longitudinale, issue de la cohorte DISCOVERY. L’objectif était d’évaluer l’impact de la polypose nasosinusienne (PNS) sur l’observance de la PPC chez 20 521 patients atteints de syndrome d’apnées hypopnées obstructives du sommeil (SAHOS), initiant un traitement entre 2010 et 2018. Parmi eux, 331 patients, soit 1,6 % de la population globale, avaient une PNS diagnostiquée à l’inclusion. Pour l’évaluation, une observance insuffisante était classiquement définie comme une utilisation de la PPC inférieure à 4 h par nuit. Les patients atteints de PNS étaient plus souvent des hommes, légère ment plus âgés, avec un indice de masse corporelle plus faible et plus souvent asthmatiques. À 1 an, la PNS était apparue comme un facteur indépendant de mauvaise observance. Le risque d’une utilisation de la PPC inférieure à 4 h par nuit était accru après ajustement (OR 1,38 ; IC95 : 1,08-1,77). De plus, le temps moyen ajusté d’utilisation nocturne de la PPC était réduit de 24,1 min (IC95 : −40,6 à −7,7). Une analyse de sensibilité intégrant l’asthme et l’index d’apnées-hypopnées confirmait la robustesse du signal, avec un OR à 1,32 (IC95 : 1,03-1,70).
Ces résultats soulignent l’importance d’évaluer les symptômes d’obstruction nasale et de traiter la PNS chez les patients atteints d’apnées obstructives du sommeil avant de débuter le traitement de ventilation nocturne par PPC. Cela permettrait d’améliorer l’observance du traitement par PPC ainsi que son efficacité, l’obtention d’une bonne observance initiale condition nant l’observance à long terme. La prévalence de la PNS observée de 1,6 % dans cette étude est inférieure aux 2 à 4 % observés lors d’études antérieures. L’effet réel de la PNS pourrait ainsi être sous-estimé à cause d’un sous-diagnostic. Finalement, cette étude montre qu’une PNS réduit l’usage nocturne de la PPC et augmente le risque d’échec thérapeutique. En pratique, le contrôle de la PNS avant l’initiation de la PPC, mais également au cours du traitement du SAHOS, devrait être intégré à la prise en charge des patients apnéiques car elle peut compromettre le traitement du SAHOS.
Garvey E et al. Obstructive sleep apnea and chronic rhinosinusitis : understanding the impact of OSA on CRS disease burden. Otolaryngol Head Neck Surg 2024 ;171(6) :1879-86
La base de données du réseau collaboratif américain TriNetX a été interrogée afin d’identifier des cohortes de patients atteints d’un syndrome d’apnées-hypopnées obstructives du sommeil (SAHOS), de rhinosinusite chronique (RSC) et de RSC associée à un SAHOS (RSC-SAHOS). L’effet du SAHOS sur le fardeau de la RSC a été évalué en distinguant les formes avec polypes et les formes sans polypes. Les patients inclus avaient été diagnostiqués pour une RSC et/ou SAHOS confirmé par polysomnographie. La sévérité de la maladie sinusienne était évaluée par 3 marqueurs indirects : recours à la chirurgie endoscopique des sinus, antibiothérapie orale et corticothérapie orale. Un appariement par score de propension a permis d’ajuster les comparaisons sur les principales comorbidités. Au total, 1 818 879 patients avaient une RSC, 481 144 un SAHOS et 93 153 étaient atteints des deux affections. La population RSC-SAHOS souffrait davantage d’hypertension, de diabète, d’obésité, d’asthme, d’anxiété et de dépression que les groupes RSC seule ou SAHOS seul, avec des différences toutes significatives.
Après ajustement, le SAHOS était associé à une aggravation nette du fardeau sinusien c’est-à-dire à une chirurgie endoscopique plus fréquente (OR = 1,91 ; IC95 : 1,82-2,02 ; p < 0,0001), des antibiotiques plus souvent prescrits (OR = 1,90 ; IC95 : 1,81-1,96 ; p < 0,001) et une augmentation de l’utilisation des corticoïdes oraux (OR = 2,23 ; IC95 : 2,16-2,28 ; p < 0,001).
Chez les patients avec polypose nasosinusienne, le signal était plus nuancé. La coexistence polypose-SAHOS s’accompagnait d’une augmentation des comorbidités mais l’impact sur la sévérité sinusienne apparaissait moins marqué que dans les formes sans polype. Mais l’exposition aux corticoïdes oraux restait significativement intensifiée (OR = 1,12 ; IC95 : 1,04-1,21), sans excès d’antibiotiques (ce qui est plutôt attendu dans une pathologie inflammatoire de type 2), tandis que la chirurgie était moins fréquente que dans la RSC sans polypes. En conclusion, au-delà d’un trouble respiratoire nocturne, le SAHOS, selon une compréhension nouvelle de sa physiopathologie, induit une inflammation systémique de bas grade. Il entretient une charge inflammatoire susceptible d’alourdir la maladie rhinosinusienne. Chez le patient porteur d’une polypose nasosinusienne, l’obtention de la qualité du sommeil et le traitement du SAHOS deviennent ainsi des enjeux cliniques majeurs, non seulement pour améliorer la qualité de vie, mais potentiellement en tant que modulateur du contrôle de la maladie. En pratique, tout patient atteint de polypose nasosinusienne devrait faire l’objet d’un dépistage clinique du SAHOS et d’une prise en charge coordonnée des troubles du sommeil souvent associés.

© Gazette de la PNS - La Lettre de l'ORL - Éditeur EDIMARK
MAT-FR-2601642-04/26