- Article
- Source : Campus Sanofi
- 21 août 2024
La place de l’activité physique dans les pathologies chroniques

L’activité physique est définie par l’Organisation Mondiale de la santé (OMS)1 : « comme tout mouvement corporel produit par les muscles squelettiques qui requiert une dépense d’énergie supérieure à celle du métabolisme au repos ».
Il existe différents types d’activité physique (AP) qui peuvent s’adapter aux capacités et envies de vos patients :
| AP de la vie quotidienne | L’exercice physique | Activité sportive |
| Déplacements actifs Activités dans un contexte domestique Activités dans un contexte professionnel ou scolaire | AP planifiée, structurée, répétitive Objectif : améliorer sa condition physique | Adhésion à des règles communes Objectif : performance (adhésion à des règles de jeu) |
L’OMS fournit des indications et des recommandations spécifiques, adaptées à différents groupes d’âge et de population, sur la quantité d’activité physique à réaliser de façon hebdomadaire. Ces recommandations visent à encourager un mode de vie actif.
Si l’importance de pratiquer une activité physique n’est plus à démontrer, qu’en est-il pour les personnes ayant des besoins spécifiques ?
Pour les patients atteints de maladie chronique, les recommandations disent « qu‘ils devraient consacrer au moins 150 à 300 minutes par semaine à une activité d’endurance d’intensité modérée », soit 2h30 à 5h.
La place de l’activité physique dans la SEP2
L’AP a des impacts positifs sur la plupart des signes cliniques de la SEP, sur la condition physique de ces patients et leur bien-être mental. L’AP est donc une stratégie intéressante pour limiter les conséquences de la maladie.3
Une revue Cochrane a été réalisée en 2015 afin d’évaluer l’impact de l’AP dans la SEP. Celle-ci a mis en évidence les effets bénéfiques avec un niveau de preuve élevée tels que la diminution de la fatigue pour les patients atteints de SEP.
L’activité physique contribuerait à améliorer de nombreuses fonctions des patients atteints de SEP telles que5 :
- Les fonctions vésicales et intestinale
- Densité osseuse
- Cardiovasculaire
- Fonction cognitive
- Niveaux d’énergie
- Flexibilité
- Humeur
- Force
Une étude récente, datée de 20236, a recensé que plus de 80% des patients atteints de la SEP ne font pas suffisamment d’exercices pour être bénéfiques pour la santé et a mis en avant que l’activité physique était sans danger pour les patients atteints de la SEP, puisqu’il n’y a pas eu de risque plus élevé de rechute ou d’effets indésirables augmentés.
D’autres études ont mis en avant que l’activité physique améliorait l’état de santé du patient⁷. Elle peut avoir un impact positif notamment sur la qualité de vie, la dépression, la marche, la cognition.
L’exercice physique n’a pas toujours été reconnu comme bénéfique, il était même déconseillé aux patients de réaliser une AP auparavant, de nombreux symptômes de la SEP pouvant paraître contradictoires avec sa pratique (fatigue, progression du handicap). La SEP est une pathologie chronique, entraînant ainsi les patients à se montrer réticents à l’idée de pratiquer ou continuer une activité physique.
Il est donc essentiel de réaliser un suivi et de guider le patient afin de le prendre en charge de la meilleure manière possible.
Quelles sont les directives à suivre pour prescrire de l’activité physique adaptée ?
L’ACSM (American College of Sports Medecine) fournit des directives concernant la prescription médicale similaire à celle d’une prescription classique en effet, l’ordonnance se doit de contenir8 :
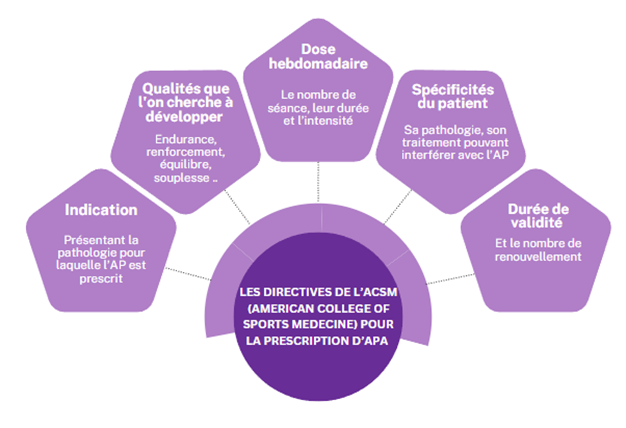
La consultation d’AP
Les patients atteints de SEP souffrent de nombreux symptômes9, certains de ces symptômes peuvent être atténués ou diminués grâce à la pratique d’AP tels que :
- La fatigue, les troubles de l'équilibre
- Le risque cardiovasculaire augmenté
- Le bien-être
Cette consultation est importante pour évaluer la condition physique et la sédentarité du patient, son handicap (EDSS) et son niveau de risque cardiovasculaire (ne pas hésiter à l’orienter vers un cardiologue).
Il est primordial de l’informer des bénéfices attendus de l’activité physique et de le rassurer sur son importance.3
Comme tout traitement, il existe des contre-indications comme le souligne la HAS2 :
- L’AP est contre-indiquée en cas de poussée de SEP à la phase aiguë.
- Les AP en milieu aquatique nécessitent des précautions particulières en cas de troubles vésico-sphinctériens non stabilisés.
- Les AP d’intensité élevée en ambiance chaude sont à éviter. Elles peuvent contribuer à augmenter la chaleur corporelle et l’intensité des symptômes.
Il est également important de prendre en compte le risque cardiovasculaire des patients avant prescription d’une AP :
Tableau 1. Classification des patients en 3 niveaux de Risques cardio-vasculaires avant prescription d’une AP10
Niveau de risque cardio-vasculaire
| Elevé et très élevé | Maladie CV documentée :
|
Diabètes de type 1 ou 2
| |
Insuffisance rénale chronique :
| |
Un facteur majeur de risque CV nettement augmenté, en particulier :
| |
| SCORE2 ou SCORE2-op élevé | |
| Modéré | SCORE2 ou SCORE2-op modéré |
| Faible | SCORE2 ou SCORE2-op faible |
Les niveaux d’interventions de l’activité physique ?
La prescription médicale d’AP se base sur les 4 niveaux d’intervention d'une AP du guide HAS2 (classification d’après le programme Suède en mouvement) :
| Niveau | Patient | Type d’intervention |
| 1 | Patients présentant :
| Le patient est adressé sur ordonnance pour une rééducation/réadaptation à un professionnel de santé de rééducation. |
| 2 | Patients présentant :
| Le patient est adressé sur ordonnance pour un programme d’APA à un professionnel de l’APA (professionnel de santé paramédical ou enseignant en APA-S). |
| 3 et 4 | Patients physiquement inactifs qui ont besoin d’augmenter leur niveau d’AP et qui sont considérés par le médecin comme capables de participer à une gamme ordinaire d’AP ou sportive |
|
Tableau 2. Recommandations d'activités physiques adaptées d'endurance et de renforcement musculaire pour les patients atteints de SEP (adapté de Latimer Cheung et al. 2013)2
| RECOMMANDATIONS Activités Physiques et Sclérose en plaques (EDSS < 6) | ||
| Exercices aérobies | Renforcement musculaire | |
| Quand ? | 2 fois/semaine | 2 fois/semaine |
| Exercices aérobies et renforcement musculaire peuvent être réalisées le même jour. Repos d’une journée au moins pour les exercices de renforcement musculaires | ||
| Combien ? | Augmentation progressive, au moins 30 min par session | 1 set correspond à 10 à 15 répétitions Augmenter progressivement à 2 sets de 10 à 15 répétitions |
| Intensité ? | Modérée Possibilité de parler pendant l’activité | Poids de corps, lestes, poids, bandes élastiques A adapter pour être capable de réaliser 10 à 15 répétitions
|
| Comment ? | Mb supérieur : cycloergomètre à bras Mb inférieur : marche, cycloergomètre Mb supérieur et Mb inférieur : vélo elliptique | Appareils de musculation Poids Bandes élastiques Pouliethérapie Poids de corps |
Les objectifs de prise en charge sont liés au score EDSS du patient, ce score est aussi utilisé afin de déterminer le niveau d’intervention vers lequel il faut orienter le patient. La HAS a classé les différents types d’interventions comme ci-dessous2 :
Patients atteints de SEP avec un score EDSS de 0 à 3
| Objectifs |
|
| Types d’AP |
|
| Recommandations |
|
Patients atteints de SEP avec un score EDSS de 3,5 à 6
| Objectifs |
|
| Types d’AP |
|
| Recommandations |
|
Patients atteints de SEP avec un score EDSS de 6,5 ou plus
| Objectifs |
|
| Types d’AP |
|
| Recommandations |
|
Il est essentiel d’adopter une approche de médecine personnalisée en tenant compte du profil de chaque patient, en prenant en considération leurs ressentis individuels, et leurs symptômes.
La mise en place d’un programme progressif permettra aux patients de s’acclimater progressivement à l’activité physique et de se sentir rassuré.
L’éducation du patient : rôle essentiel dans la mise en place d’une activité physique adaptée11
Pour éduquer au mieux le patient, l’accompagnement doit être précis et adapté à chacun, en prenant en compte chacun des symptômes tel que le phénomène d’Uthoff de la sclérose en plaques. Les patients doivent être conscients que ce phénomène n’est pas une poussée, que celui-ci est transitoire, et sa fréquence peut être augmentée avec la pratique d’une activité physique adaptée. Il est important de rappeler les conditions favorables à un exercice physique pour l’éviter : favoriser l’activité physique en début de journée ou fin de journée c’est à dire lorsque les températures extérieures sont plus basses.
L’activité physique est à adopter dans les habitudes de chacun, le prescripteur joue un rôle central/crucial, il se doit de présenter l’APA à la même échelle que le traitement de fond médicamenteux afin que le patient comprenne l’importance d’une pratique régulière. L’objectif est de l’intégrer au quotidien du patient, en lui mettant en avant l’ensemble des bienfaits.
Qui peut prescrire ?
La prescription de l’APA se fait exclusivement par des médecins. Malgré tout il s’agit d’un travail pluridisciplinaire puisque le médecin prescripteur va mettre en relation le patient avec des professionnels ayant les spécifications nécessaires afin de dispenser de l’APA.
« Le renouvellement ou l'adaptation de la prescription initiale d’APA peut être effectué par le masseur-kinésithérapeute, sauf avis contraire du médecin prescripteur ». Cela reste donc un travail pluridisciplinaire afin d’avoir le meilleur suivi possible pour le patient.12
Existe-t il un remboursement ?
Malheureusement l’APA n’est pas remboursée par l’assurance maladie ce qui constitue aussi un frein dans la prise en charge. Certaines agences régionales de santé, collectivités locales ou organismes complémentaires peuvent offrir des financements dans le but de réduire le reste à charge des assurés.12
En résumé :
ll est encourageant de constater que les recommandations médicales évoluent pour le bien-être des patients atteints de la sclérose en plaques (SEP). Auparavant, les médecins conseillaient aux patients nouvellement diagnostiqués d’éviter tout exercice physique, mais aujourd’hui, nous savons que l’activité physique adaptée peut avoir un impact positif réel et améliorer la qualité de vie des patients. L’APA est essentielle pour maintenir la mobilité, la force musculaire et la santé générale des patients atteints de SEP.
L’adoption de l’APA dépend en grande partie de la manière dont elle est présentée par les médecins et les professionnels de santé. Les patients doivent être informés des avantages spécifiques de l’exercice pour la SEP et encouragés à l’intégrer dans leur routine quotidienne. La communication ouverte et la sensibilisation sont essentielles pour encourager les patients à adopter un mode de vie actif.
Il est prometteur de voir que la prise en charge de la SEP évolue vers une approche plus holistique, incluant l’activité physique comme un élément clé pour améliorer la qualité de vie des patients.
Il est vrai que malgré les avantages de l’activité physique adaptée (APA) pour les patients atteints de la sclérose en plaques (SEP), certaines réticences persistent. Il convient de prendre en considération : les symptômes de patients qui paraissent parfois insurmontables (prise en charge individualisée), le financement qui peut s’avérer être un obstacle, la mise en place progressive de l’APA.
Références
-
Activité physique (who.int). Site consulté le 26/08/2024
-
Dalgas U. Exercise therapy in multiple sclerosis and its effects on function and the brain. Neurodegenerative disease management 2017;7(6s):35-40.
-
Heine M, van de Port I, Rietberg MB, van Wegen EE, Kwakkel G. Exercise therapy for fatigue in multiple sclerosis. Cochrane Database of Systematic Reviews 2015;2015(9):CD009956.
-
Exercice et activité physique | Société nationale de la SP (nationalmssociety.org)
-
Learmonth YC, P Herring M, Russell DI, Pilutti LA, Day S, Marck CH, Chan B, Metse AP, Motl RW. Safety of exercise training in multiple sclerosis: An updated systematic review and meta-analysis. Mult Scler. 2023 Nov;29(13):1604-1631.
-
Motl, R.W., Sandroff, B.M. Benefits of Exercise Training in Multiple Sclerosis. Curr Neurol Neurosci Rep 15, 62 (2015).
-
Microsoft Word - Reco_generales_pratique_sportsante_2020.docx (cnosf.org)
-
Sport | Ligue française contre la sclérose en plaques (ligue-sclerose.fr)
-
Fiche SEP et APA.pdf (sfp-apa.fr)
-
Prescription d’activité physique adaptée | ameli.fr | Médecin
240404141147TQ - 09/2024