- Artículo
- Fuente: Campus Sanofi
- 16 oct 2024
La detección precoz de la Diabetes tipo 1 autoinmune (DT1) podría reducir el riesgo de cetoacidosis diabética

Lo más importante
- El cribado de autoanticuerpos en personas de alto riesgo permite el diagnóstico precoz de la DT1 y la prevención de CAD.1
- El cribado y el seguimiento proactivos mejoran los resultados clínicos en los niños con pruebas positivas de autoanticuerpos contra los islotes, reducen la morbilidad y mejoran la atención.4
- La CAD es una complicación crítica en personas con DT1, que a menudo conduce a la hospitalización.4-5
- La CAD puede afectar a cualquier persona con diabetes no controlada, sin embargo, se observa más en niños pequeños con DT1.1
¿Puede el cribado de autoanticuerpos de la DT1 ayudar a prevenir la CAD?
Los autoanticuerpos antiislote, responsables de la destrucción de las células beta productoras de insulina, pueden detectarse durante la fase presintomática (estadios 1 y 2) de la DT1 autoinmune. Si no se detectan, se produce una progresión de la fase presintomática a la sintomática (estadio 3), que se caracteriza por la pérdida funcional de las células beta y la hiperglucemia, que a menudo puede conducir a la cetoacidosis.6
El cribado de autoanticuerpos de células beta en personas de alto riesgo permite el diagnóstico precoz de la DT1, la intervención oportuna mediante seguimiento y tratamiento, y la prevención de complicaciones como la CAD.1,6 Además, la prevención de la CAD mediante el cribado reduce la morbilidad, la mortalidad y los costes sanitarios asociados a la CAD.4
Beneficios del cribado precoz de la DT12,4
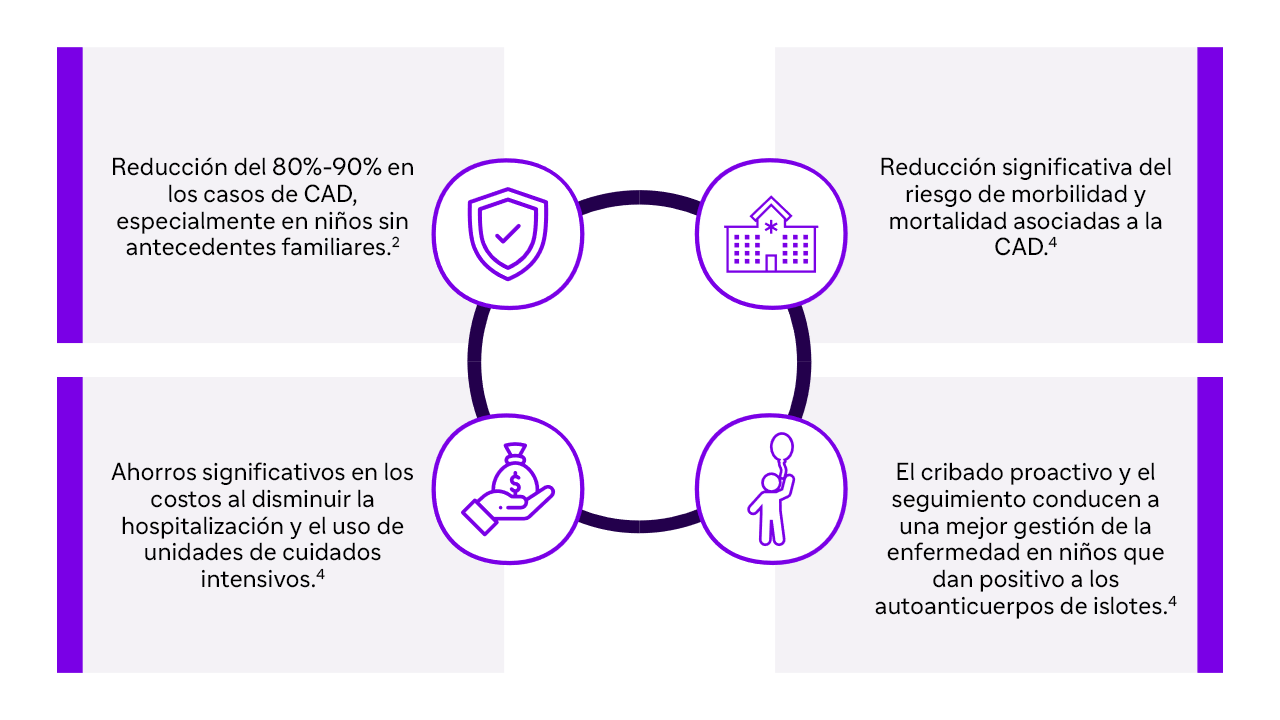
CAD: cetoacidosis diabética: DT1: diabetes tipo 1.
*Con diagnóstico previo de DT1 presintomática vs. diagnóstico en fase sintomática.12
¿Es la CAD un riesgo crítico para los niños con DT1?
La cetoacidosis diabética es una complicación crítica y la principal causa de hospitalización en niños con DT1 autoinmune. Representa el 70% de las muertes relacionadas con la diabetes en menores de 10 años, a menudo debido a un edema cerebral.5,7
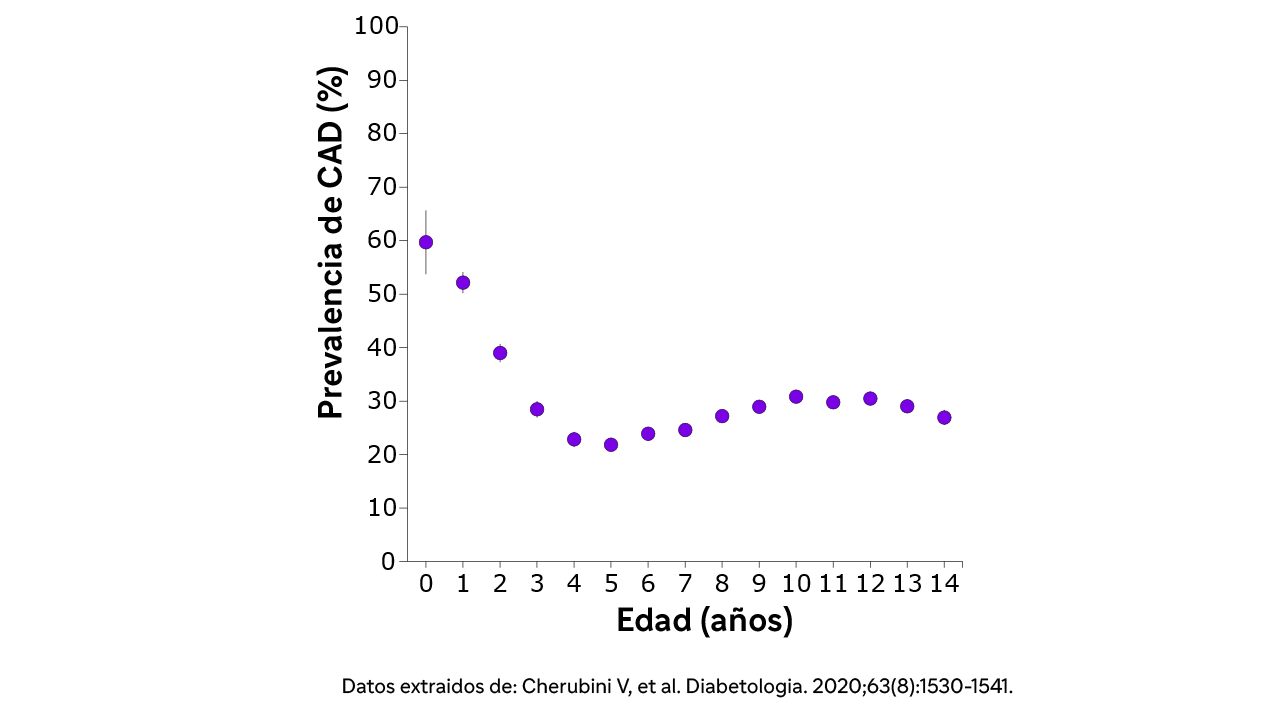
La diabetes tipo 1 suele diagnosticarse tras un episodio de CAD. La incidencia de CAD al inicio de la DT1 varía en todo el mundo y oscila entre el 15% y el 80%.8 La cetoacidosis diabética en el momento del diagnóstico de la DT1 autoinmune empeora significativamente el control glucémico al acelerar potencialmente la pérdida de células beta. Además, los niños que sufren cetoacidosis diabética pueden sufrir complicaciones cognitivas a largo plazo, lo que afecta a su capacidad para cuidar de sí mismos.2
¿Quién corre el riesgo de sufrir una cetoacidosis diabética?
La cetoacidosis diabética afecta predominantemente a personas con DT1, pero también puede producirse en personas con diabetes de tipo 2. Los factores desencadenantes comunes en ambas poblaciones incluyen el estrés catabólico provocado por9:
- Enfermedades y lesiones agudas
- Cirugía
- Infecciones
- Incumplimiento del tratamiento
- Debut de diabetes
- Otras enfermedades agudas
El riesgo de CAD es notablemente mayor entre los niños más pequeños con DT1.1 Resulta preocupante que el diagnóstico de la DT1 en niños menores de 5 años coincida a menudo con la CAD. La prevalencia notificada de CAD en este grupo de edad en el momento del diagnóstico oscila entre el 17,3% y el 54,5%.4 Reconocer los signos y síntomas en estos niños puede ser especialmente difícil, lo que puede retrasar el diagnóstico.1
Riesgo de cetoacidosis diabética según la edad1

¿Cuál es la patogénesis de la CAD?
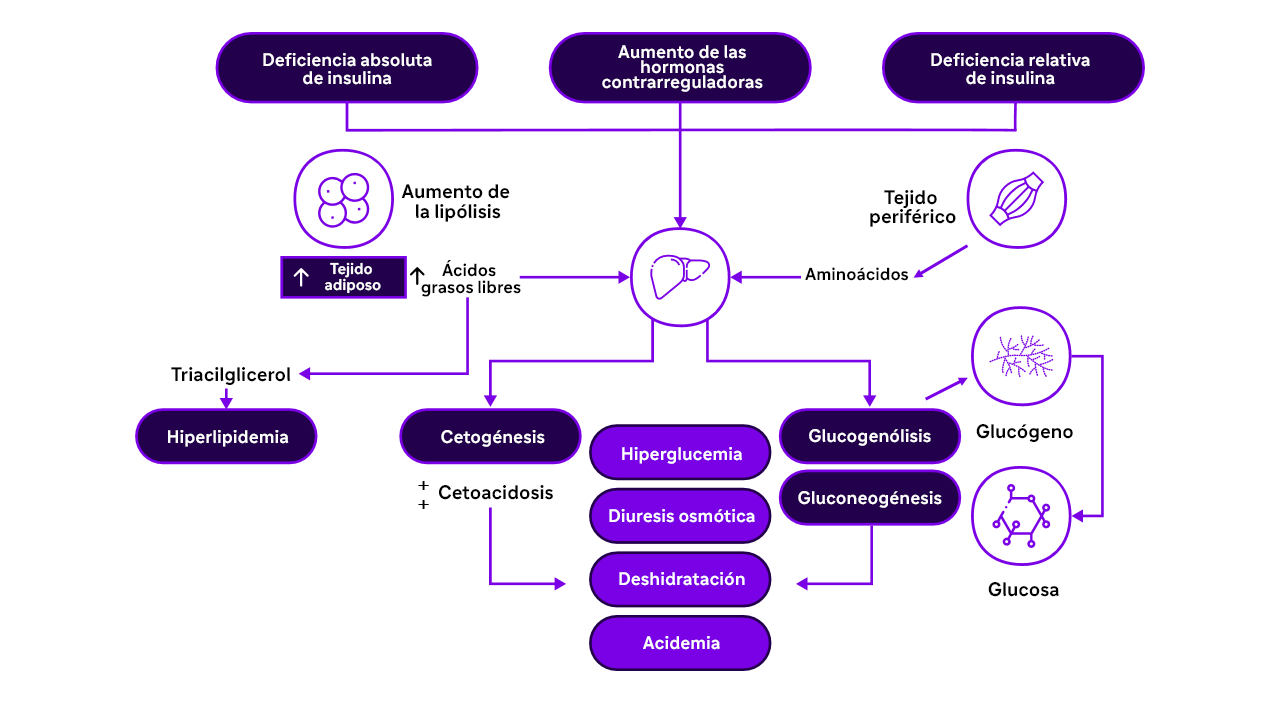
La DT1 autoinmune, resultante de la destrucción de las células beta pancreáticas, provoca una deficiencia de insulina. La deficiencia de insulina, unida al aumento de las hormonas contrarreguladoras, desencadena la liberación de ácidos grasos libres del tejido adiposo. Estos ácidos grasos se oxidan en el hígado para formar cuerpos cetónicos, lo que conduce a la cetoacidosis. En última instancia, esto provoca un empeoramiento de la hiperglucemia, como se ilustra en la siguiente figura.5,9
Patogénesis de la cetoacidosis diabética10
¿Cómo se evalúa la CAD?
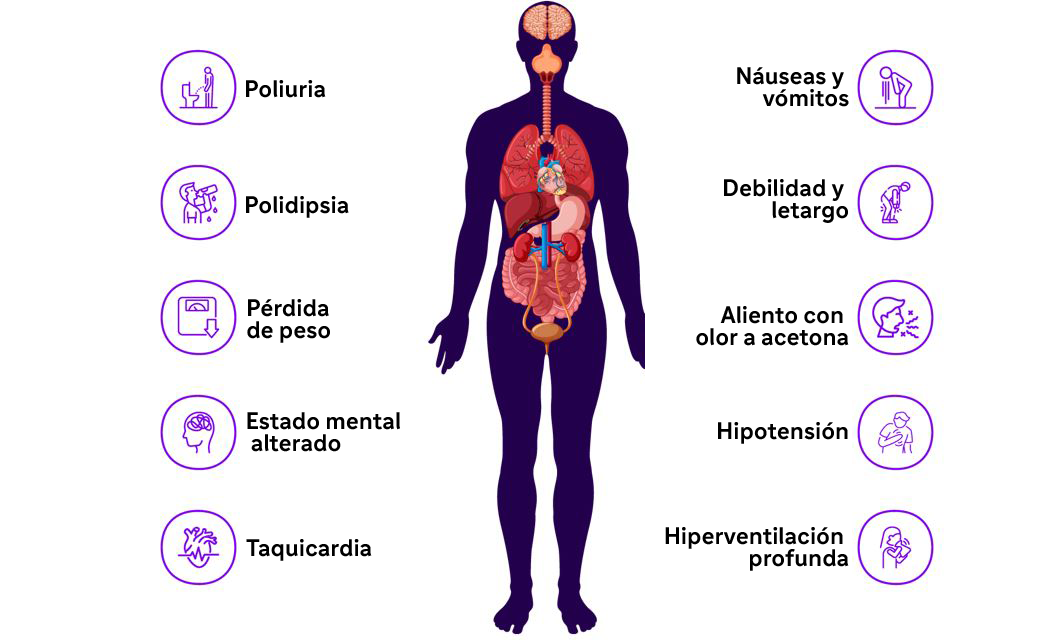
La cetoacidosis diabética puede evaluarse mediante signos clínicos y pruebas de laboratorio. Clínicamente, la CAD se manifiesta con síntomas como poliuria, polidipsia, hiperglucemia, pérdida de peso y aliento con olor a acetona.11
Síntomas de la cetoacidosis diabética11
Además de los signos clínicos, la CAD se caracteriza por hallazgos de laboratorio específicos, con presencia de:5
- Hiperglucemia (glucemia >200 mg/dL),
- Acidosis metabólica (pH venoso <7,3 o concentración sérica de bicarbonato
<15 mEq/L) - Cetonemia o cetonuria moderada/alta
La gravedad de la CAD viene determinada principalmente por el grado de acidosis observado en estos parámetros de laboratorio, como se muestra en la tabla siguiente.5
Clasificación de la gravedad de la cetoacidosis diabética5
|
Leve | Moderado | Grave | |
| pH sérico | 7.2-7.3 | 7.0-7.2 | <7.0 |
|
HCO3 sérico (mEq/L) | 15-18 | 10-15 | <10 |
HCO3bicarbonato

NOTAS:
DT1a: Diabetes tipo 1 autoinmune
CAD: Cetoacidosis diabética
Referencias
- Cherubini V, Grimsmann JM, Åkesson K, et al.Tendencias temporales en la cetoacidosis diabética en el diagnóstico de la diabetes pediátrica tipo 1 entre 2006 y 2016: resultados de 13 países en tres continentes.Diabetología. 2020;63(8):1530-1541.
- Duca LM, Wang B, Rewers M, and Rewers A. Diabetic ketoacidosis at diagnosis of type 1 diabetes predicts poor long-term glycemic control.Diabetes. 2017;40(9):1249-1255.
- Nakhla M, Cuthbertson D, Becker DJ, et al. Diabetic ketoacidosis at the time of diagnosis of type 1 diabetes in children: insights from TRIGR.JAMA. 2021;175(5):518-520.
- Elding Larsson H, Vehik K, et al. TEDDY Study Group; SEARCH Study Group; Swediabkids Study Group; DPV Study Group; Finnish Diabetes Registry Study Group. Prevalencia reducida de cetoacidosis diabética en el momento del diagnóstico de diabetes tipo 1 en niños pequeños que participan en un seguimiento longitudinal.Diabetes. 2011;34(11):2347-2353.
- Bonadio W. The evaluation and management of pediatric diabetic ketoacidosis: A comprehensive review.Pediatría clínica.2024; 62 (6):551-564.
- SimsEK, Besser REJ, Dayan C, et al; NIDDK type 1 diabetes TrialNet study group. Screening for type 1 diabetes in the general population: A status report and perspective.Diabetes. 2022;71(4):610-623.
- Wolfsdorf J, Craig ME, Daneman D, et al.Cetoacidosis diabética.Diabetes pediátrica.2007;8(1):28-42.
- Simmons KM y Sims EK. Screening and prevention of type 1 diabetes: Dónde estamos? J Clin Endocrinol Metab. 2023;108(12):3067-3079.
- Lizzo JM, Goyal A y Gupta V. Cetoacidosis diabética en adultos. [Actualizado 2023 Jul 10]. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 ene-. Disponible en:https://www.ncbi.nlm.nih.gov/books/NBK560723/. Consultado el 10 de julio de 2024.
- Algarni A. Consideraciones sobre el tratamiento y la colaboración farmacéutica en el tratamiento de la cetoacidosis diabética. J Pharmacol Pharmacother.2022;13(3):215-221.
- Lee CS y Rickard J. Revisión del tratamiento de la cetoacidosis diabética.USPharm. 2018;43(11):26-28.
- Martínez-Brocca MA, et al. Resumen ejecutivo. Cribado, estadificación y seguimiento de la diabetes tipo 1 en estadios preclínicos: consenso de las sociedades científicas SED, SEEN, SEEP. Endocrinol Diabetes Nutr. 2025. En prensa. Disponible en: https://www.seep.es/images/site/gruposTrabajo/diabetes/Infografia_consenso_cribado.pdf. Último acceso: septiembre 2025.
MAT-ES-2403590-V2-Febrero 2025