- Artículo
- Fuente: Campus Sanofi
- 12 nov 2024
Biomarcadores para guiar el tratamiento de la EPOC

La EPOC es una enfermedad heterogénea y progresiva, impulsada por distintos procesos inmunitarios crónicos. En una mesa redonda, destacados expertos en enfermedades respiratorias debatieron sobre
- ¿Cuáles son las necesidades actuales no cubiertas de los pacientes con EPOC?
- ¿Cómo influyen las distintas vías inflamatorias de la EPOC en la patobiología y la progresión de la enfermedad?
- Biomarcadores para guiar el tratamiento de la EPOC.
La mesa redonda estuvo presidida por la profesora Paola Rogliani, de la Universidad de Roma (Italia). Otros expertos respiratorios de la mesa redonda fueron:
Dr. MeiLan Han, catedrático de medicina pulmonar de cuidados intensivos de la Universidad de Michigan, Ann Arbor, MI, EE.UU.
Dr. Marc Miravitlles, médico de tórax del Hospital Universitari Vall d'Hebron, Barcelona, España.
Biomarcadores para guiar el tratamiento de la EPOC
Eche un vistazo al siguiente vídeo para obtener información valiosa sobre este tema de la mano de los expertos respiratorios
En este vídeo, el Dr. Miravitlles habla de los biomarcadores para guiar el tratamiento de la EPOC, seguido de una mesa redonda con otros expertos.
Factores de riesgo de exacerbación frecuente
El Dr. Miravitlles comenzó su ponencia destacando que los pacientes con exacerbaciones frecuentes son los que presentan más dificultades y también los que tienen peor pronóstico. Por lo tanto, uno de los objetivos del tratamiento de la EPOC es prevenir las exacerbaciones. Explicó que para entender el fenotipo de exacerbador frecuente, necesitamos conocer las características de estos pacientes. "No se limita a los pacientes muy graves", añadió.
Los pacientes con antecedentes de exacerbaciones frecuentes son los que tienen más probabilidades de sufrirlas en el futuro".
Otros factores de riesgo de las exacerbaciones frecuentes son:1
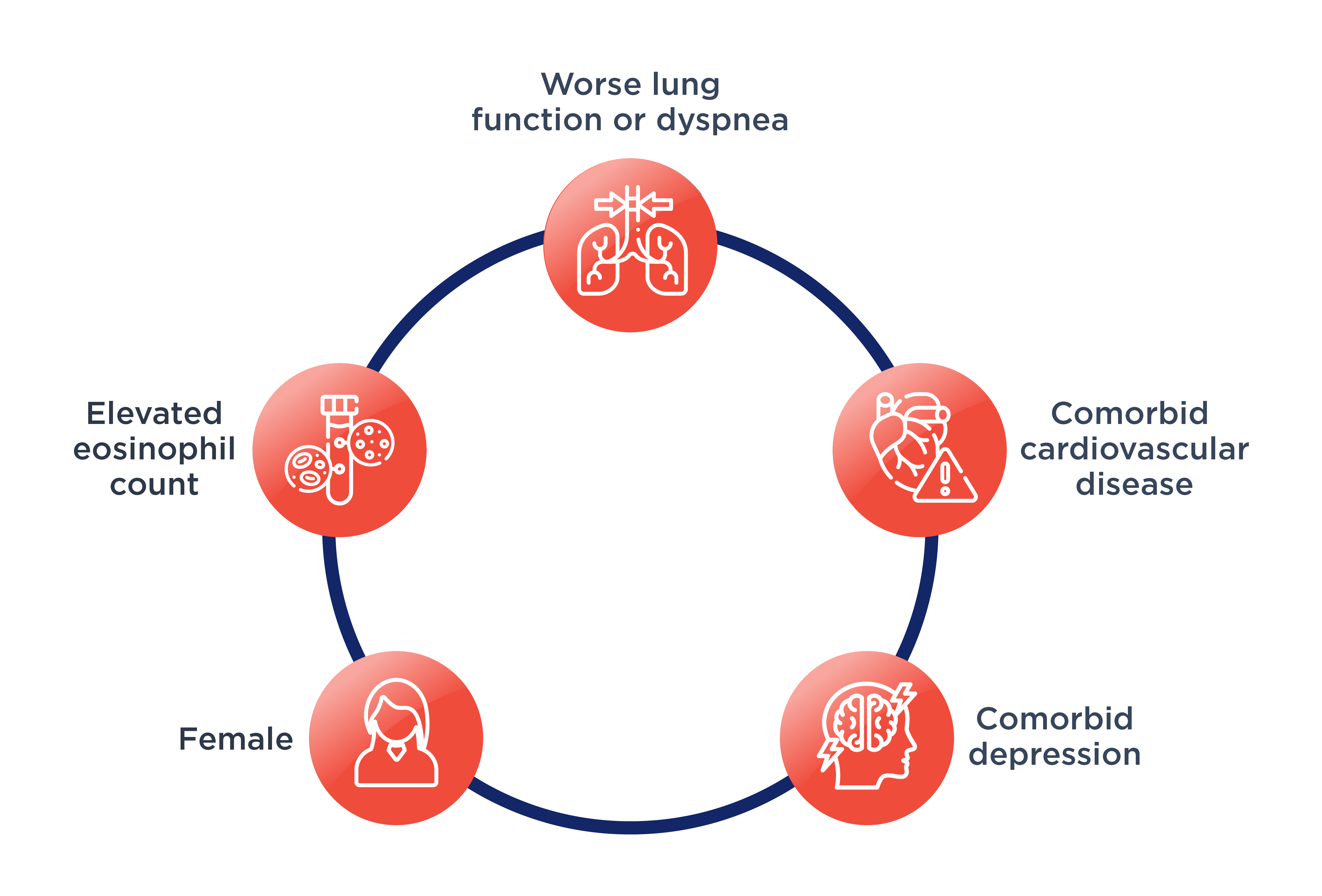
El Dr. Miravitlles destacó que las características para identificar el fenotipo de exacerbador frecuente en la EPOC y aquellos que requieren un tratamiento más intensivo son los pacientes que tuvieron exacerbaciones más frecuentes o exacerbaciones graves que dieron lugar a ingresos hospitalarios, en el pasado. Además, los pacientes con exacerbaciones frecuentes presentan mecanismos diferentes para las exacerbaciones y requieren un tratamiento diferente.

Recuento de eosinófilos en sangre (EOS) como biomarcador en la EPOC: conclusiones del comité científico de la GOLD
El Dr. Miravitlles hizo hincapié en la necesidad de biomarcadores en la EPOC para orientar a los médicos sobre la primera opción de tratamiento para cada tipo de exacerbación. Y añadió: "Los eosinófilos en sangre (EOS) son un buen biomarcador para identificar a los pacientes con EPOC en los que predomina la inflamación de tipo 2."
Más información sobre los eosinófilos en sangre como biomarcador en pacientes con EPOC
Predicción de los beneficios de los corticosteroides inhalados (CSI)
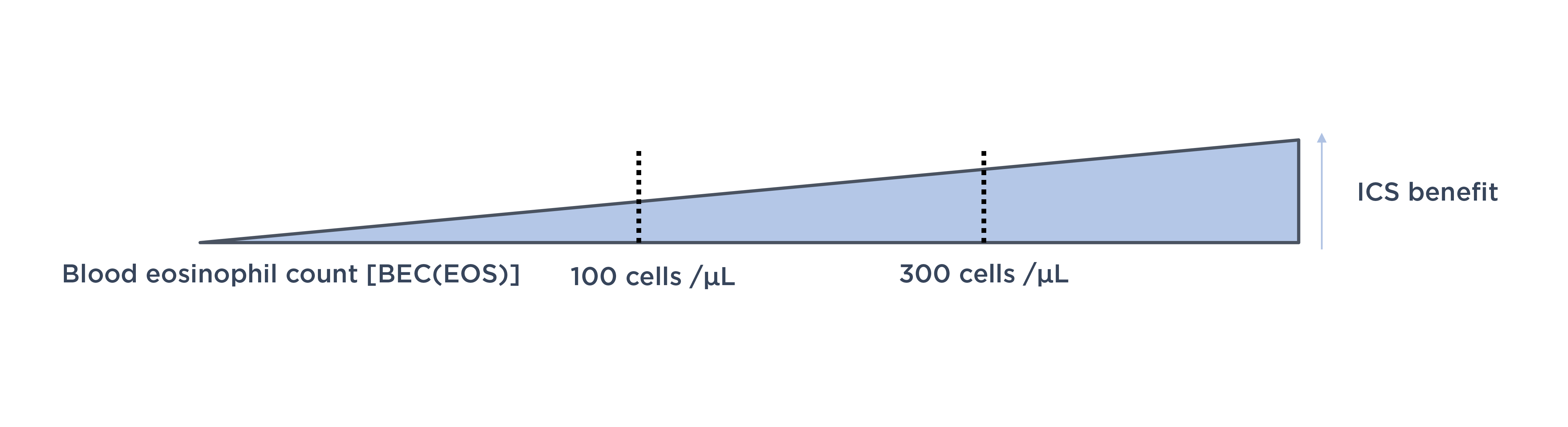
El recuento de eosinófilos en sangre (BEC [EOS]) debe combinarse con el historial de exacerbaciones para predecir los efectos de los CSI.3 El Dr. Miravitlles explicó que existen varios ensayos clínicos que han demostrado el uso de BEC (EOS) para predecir los efectos de los CSI en la prevención de las exacerbaciones, especialmente cuando se combina con el historial de exacerbaciones. Sin embargo, la relación entre la BEC (EOS) y los efectos de los CSI es continua,3 y no existe un umbral claro para la BEC (EOS). Los umbrales de <100 células/μL y ≥300 células/μL ayudan a identificar a los individuos con menor y mayor, respectivamente, probabilidad de beneficio de los CSI.3
El Dr. Miravitlles advirtió que si el BEC (EOS) es <100 células/µL, casi no hay efecto de los CSI y su uso a largo plazo puede dar lugar a más efectos secundarios. "Por el contrario, los pacientes con BEC (EOS) ≥300 células/µL responden muy bien a los CSI y presentan una reducción significativa del riesgo de exacerbaciones", añadió.
Inflamación de tipo 2
El Dr. Miravitlles subrayó: "Está claro que existe cierta relación entre BEC (EOS) y los marcadores de inflamación de tipo 2". Destacó además que la relación no es perfecta, pero la relación entre BEC (EOS) y eosinófilos en las vías respiratorias inferiores es significativa.

Más información sobre la inflamación de tipo en la EPOC en Descifrando la inflamación de tipo 2 en la EPOC: la perspectiva de un experto
Riesgo futuro de exacerbaciones/progresión de la enfermedad
En individuos más jóvenes sin EPOC, un mayor BEC (EOS) se asocia a un mayor riesgo de disminución del volumen espiratorio forzado en 1 segundo y de desarrollo de EPOC.3 "Por tanto, es un biomarcador importante para identificar estos riesgos en una población más amplia", señaló el Dr. Miravitlles.
El BEC (EOS) no puede utilizarse como biomarcador independiente de riesgo futuro sin tener en cuenta el riesgo de exacerbación y el uso de CSI.3
El Dr. Miravitlles resumió su debate diciendo: "Disponemos de un biomarcador fácil de usar para identificar a un subgrupo concreto de pacientes que tienen más probabilidades de responder a algunos tipos de fármacos, como los CSI, y se puede acceder a este biomarcador en todos los niveles de la atención sanitaria, incluso en atención primaria."
Mesa redonda
A la presentación del Dr. Miravitlles siguieron las perspectivas individuales del panel de expertos sobre biomarcadores para guiar el tratamiento de la EPOC.
La Dra. Rogliani abrió el debate destacando la necesidad de más biomarcadores en el futuro para caracterizar a los pacientes con enfermedades obstructivas crónicas. Añadió además que la BEC (EOS) es fácil de usar y de detectar, pero que necesitaremos una forma más precisa de detectarla, lo que todavía se limita a los entornos de investigación.
Concluyó diciendo: "BEC (EOS) es un biomarcador útil, y es útil para manejar a los pacientes en la práctica diaria en nuestra rutina diaria."
La Dra. Han hizo hincapié en que los valores de corte para BEC (EOS) de 300 células/µl para el uso inicial de la terapia triple y de 100 células/µl para la intensificación de la terapia en pacientes que siguen exacerbándose con la terapia actual, proporcionados en el documento GOLD, son una especie de puntos de referencia. En su opinión, los datos sobre los CSI guiados por eosinófilos, en concreto para eosinófilos <100 células/µl, son más débiles, mientras que los beneficios parecen mayores a medida que aumentan los niveles de eosinófilos.
Afirmó: "En un mundo ideal utilizaríamos los eosinófilos del esputo, pero es un biomarcador difícil de obtener fuera de nuestro entorno de investigación." "Hay potencial para otros biomarcadores en el futuro", señaló además.
El Dr. Miravitlles añadió sus pensamientos: "BEC (EOS) no es un biomarcador perfecto, pero es lo suficientemente bueno como para ser utilizado en la práctica clínica". Subrayó además que, con las pruebas disponibles en la actualidad, es suficientemente bueno en la práctica clínica para especialistas y médicos generalistas.
Referencias
- Hurst JR, Skolnik N, Hansen GJ, Anzueto A, Donaldson GC, Dransfield MT, Varghese P. Understanding the impact of chronic obstructive pulmonary disease exacerbations on patient health and quality of life. Eur J Intern Med. 2020 Mar;73:1-6. doi: 10.1016/j.ejim.2019.12.014. Epub 2020 Jan 16. PMID: 31954592.
- Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease (2023 report) (Accessed on October 24, 2024 at https://goldcopd.org/2023-gold-report-2/)
- Singh D, Agusti A, Martinez FJ, Papi A, Pavord ID, Wedzicha JA, Vogelmeier CF, Halpin DMG. Blood Eosinophils and Chronic Obstructive Pulmonary Disease: A Global Initiative for Chronic Obstructive Lung Disease Science Committee 2022 Review. Am J Respir Crit Care Med. 2022 Jul 1;206(1):17-24. doi: 10.1164/rccm.202201-0209PP. PMID: 35737975.
MAT-GLB-2400917