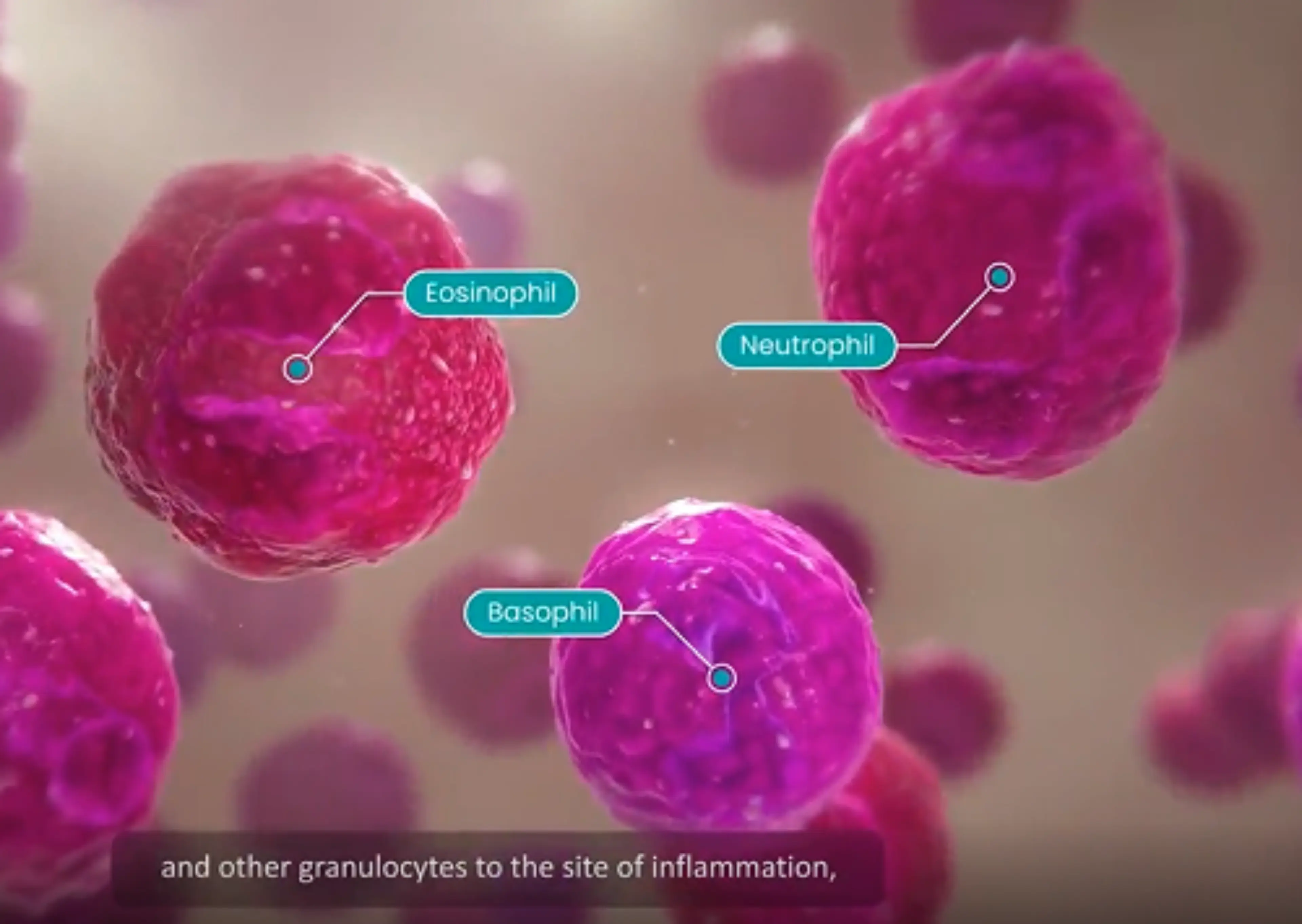
Moco en la vía aérea pequeña en el asma
La acumulación y alteración del moco en la vía aérea pequeña puede contribuir a la obstrucción bronquial y al deterioro de la función pulmonar en pacientes con asma.
Este sitio web está dirigido a profesionales sanitarios de España

La acumulación y alteración del moco en la vía aérea pequeña puede contribuir a la obstrucción bronquial y al deterioro de la función pulmonar en pacientes con asma.

Avanza a un nuevo nivel en el manejo del asma

En los siguientes vídeos se muestran las grabaciones del webinar Vestige on tour, realizado en Bilbao, Madrid, Sevilla y Barcelona. Este importante evento abordó la evaluación del efecto de dupilumab en la inflamación de tipo 2 y la obstrucción por mucosidad en pacientes con asma moderada a grave no controlada.

Ya tienes disponible todo el contenido de Dutell 2024

Ya puedes descargar la presentación del simposio: Revolucionando el tratamiento del asma grave

Descubre los congresos médicos más importantes de 2026 en dermatología, asma, EPOC, RSCcPN, EEo y más.

Consulta en este calendario los congresos y eventos más relevantes en Enfermedades Respiratorias para profesionales sanitarios

Primer webinar dirigido a enfermería sobre el manejo de enfermedades tipo 2 (T2)