- Artículo
- Fuente: Campus Sanofi
- 2 ago 2024
Comprender y tratar las exacerbaciones de la EPOC


La exacerbación de la EPOC es un episodio caracterizado por un aumento de la disnea y/o tos y expectoración que empeora en menos de 14 días y puede ir acompañado de taquipnea y/o taquicardia.2
Las exacerbaciones de la EPOC se asocian a menudo con un aumento de la inflamación local y sistémica causada por una infección de las vías respiratorias, contaminantes atmosféricos u otras agresiones a las vías respiratorias.2 La inflamación de tipo 2, caracterizada por un aumento del recuento de eosinófilos, se asocia con un mayor riesgo de exacerbaciones de la EPOC.3
Haga clic aquí para entender cómo la inflamación de tipo 2 está relacionada con el riesgo de exacerbaciones de la EPOC.
Los objetivos del tratamiento de las exacerbaciones de la EPOC son minimizar el impacto negativo de la exacerbación actual y prevenir la aparición de acontecimientos posteriores.2 Se ha demostrado que el riesgo de acontecimientos posteriores aumenta con cada exacerbación.1 Además, las exacerbaciones frecuentes de la EPOC provocan un deterioro acelerado de la función pulmonar4 y un empeoramiento de los síntomas.2
Para saber más, escuche el podcast sobre las exacerbaciones de la EPOC y su impacto en la calidad de vida de los pacientes del Prof. Nicola Hanania, Catedrático de Medicina, Jefe de Sección de Cuidados Críticos Pulmonares y Medicina del Sueño del Hospital Ben Taub de Houston, Texas, y Director del Centro de Investigación Clínica de Vías Respiratorias, ACRC de la Facultad de Medicina de Bear.
Fisiopatología de la exacerbación aguda de la EPOC
Las exacerbaciones de la EPOC suelen asociarse a un aumento de la inflamación local y sistémica.2 Los contaminantes atmosféricos, como las partículas, el dióxido de azufre y el humo de los cigarrillos, pueden aumentar las exacerbaciones. 5, 6
En la EPOC estable, se produce un aumento de la liberación de células inflamatorias como los linfocitos T y los macrófagos en la mucosa bronquial.6 En los pacientes con EPOC estable, pero más grave, se produce un aumento de los neutrófilos de las vías respiratorias, que se elevan aún más durante las exacerbaciones.6
Un porcentaje considerable de pacientes con EPOC presenta un aumento de los eosinófilos en las vías respiratorias, los pulmones y lasangre2 ; sin embargo, se observan variaciones significativas en los niveles de eosinófilos en sangre tanto durante la EPOC estable como durante las exacerbaciones agudas.7 La inflamación eosinofílica se ha atribuido como causa de las exacerbaciones. Los pacientes con eosinófilos elevados durante la enfermedad estable experimentan exacerbaciones frecuentes y graves.7 Los pacientes con EPOC leve y exacerbaciones también han demostrado un mayor número de eosinófilos en sus vías respiratorias en la biopsia bronquial.6
Para saber más, lea el artículo Eosinófilos en sangre como biomarcador en pacientes con EPOC.
Según el Dr. Surya Bhatt, distinguido catedrático de medicina de la Universidad de Alabama en Birmingham e investigador de la EPOC, la carga y el riesgo de exacerbaciones en la EPOC son profundos y "hay muchos datos que sugieren que estas exacerbaciones están asociadas al deterioro de la función pulmonar."
Haga clic aquí para ver el vídeo completo del Dr. Surya Bhatt.

Etiología de la exacerbación aguda de la EPOC
Las exacerbaciones de la EPOC se desencadenan por diversos factores, como infecciones de las vías respiratorias, contaminación atmosférica u otras alteraciones de las vías respiratorias, siendo las infecciones víricas un factor desencadenante clave.2
Las infecciones víricas dan lugar a exacerbaciones más graves que se asocian a tiempos de recuperación más largos, en comparación con las desencadenadas por otros factores.2 Dichas exacerbaciones también tienen una mayor probabilidad de ingreso hospitalario. El rinovirus humano, la gripe y la parainfluenza y el metapneumovirus son los virus más comunes implicados en las infecciones de las vías respiratorias que causan exacerbaciones y pueden aislarse en la semana siguiente al inicio de la exacerbación.2
El papel exacto de las bacterias como agente causal de las exacerbaciones de EPOC sigue siendo incierto, ya que se han identificado las mismas bacterias tanto en la enfermedad estable como durante las exacerbaciones.6 La exposición a corto plazo a contaminantes ambientales, como las partículas en suspensión y el óxido nitroso, se ha relacionado con un aumento de las exacerbaciones, los ingresos hospitalarios, las visitas a urgencias y las consultas externas, así como con una mayor mortalidad.2
Lea más sobre el impacto de las exacerbaciones en la EPOC aquí.

El Dr. Surya Bhatt subraya: "El riesgo de mortalidad es aproximadamente el doble si se sufren dos exacerbaciones graves que si se sufre una. Y el riesgo de mortalidad se quintuplica si se sufren diez exacerbaciones frente a una exacerbación grave".
Haga clic aquí para ver el vídeo del Dr. Surya Bhatt en el que habla de la carga y el riesgo de las exacerbaciones en la EPOC.
Síntomas de una exacerbación aguda de EPOC
Las exacerbaciones de la EPOC pueden asociarse a una amplia gama de signos y síntomas clínicos.5 Los signos y síntomas durante la exacerbación son similares a los que experimentan habitualmente los pacientes; sin embargo, su gravedad aumenta. Las exacerbaciones de la EPOC se asocian a un deterioro de la limitación del flujo aéreo y a una hiperinsuflación dinámica, que se producen como resultado del broncoespasmo, el edema de las vías respiratorias y la producción excesiva de esputo debido a las respuestas inflamatorias de las vías respiratorias.6 Estos cambios contribuyen principalmente al aumento de la disnea, el síntoma más frecuente que se experimenta durante las exacerbaciones.6
Otros síntomas de la exacerbación de la EPOC son la tos intensa y extenuante, el aumento del volumen de esputo, el cambio del color del esputo de blanquecino a amarillo/verdoso y la hemoptisis.5 En la exploración física, pueden ser evidentes el aumento de las sibilancias espiratorias y los roncus, junto con signos de alerta de insuficiencia respiratoria inminente, como la respiración paradójica y las alternancias respiratorias debidas a la fatiga muscular.5
Criterios de exacerbación y diagnóstico de la EPOC
Anteriormente se utilizaron varios sistemas de estadificación para clasificar la gravedad de las exacerbaciones de la EPOC sin insuficiencia respiratoria; sin embargo, ninguno fue validado prospectivamente.5 El informe GOLD 2024 propuso un sistema de clasificación de la gravedad de las exacerbaciones, utilizando el enfoque Delphi tras una exhaustiva revisión bibliográfica.2
Las exacerbaciones pueden clasificarse como leves, moderadas y graves tras su aparición.2 La clasificación de la gravedad de las exacerbaciones de EPOC debe ir seguida de la identificación de la causa mediante pruebas víricas, cultivo de esputo u otras investigaciones.
Clasificación de la gravedad de las exacerbaciones de la EPOC2,8
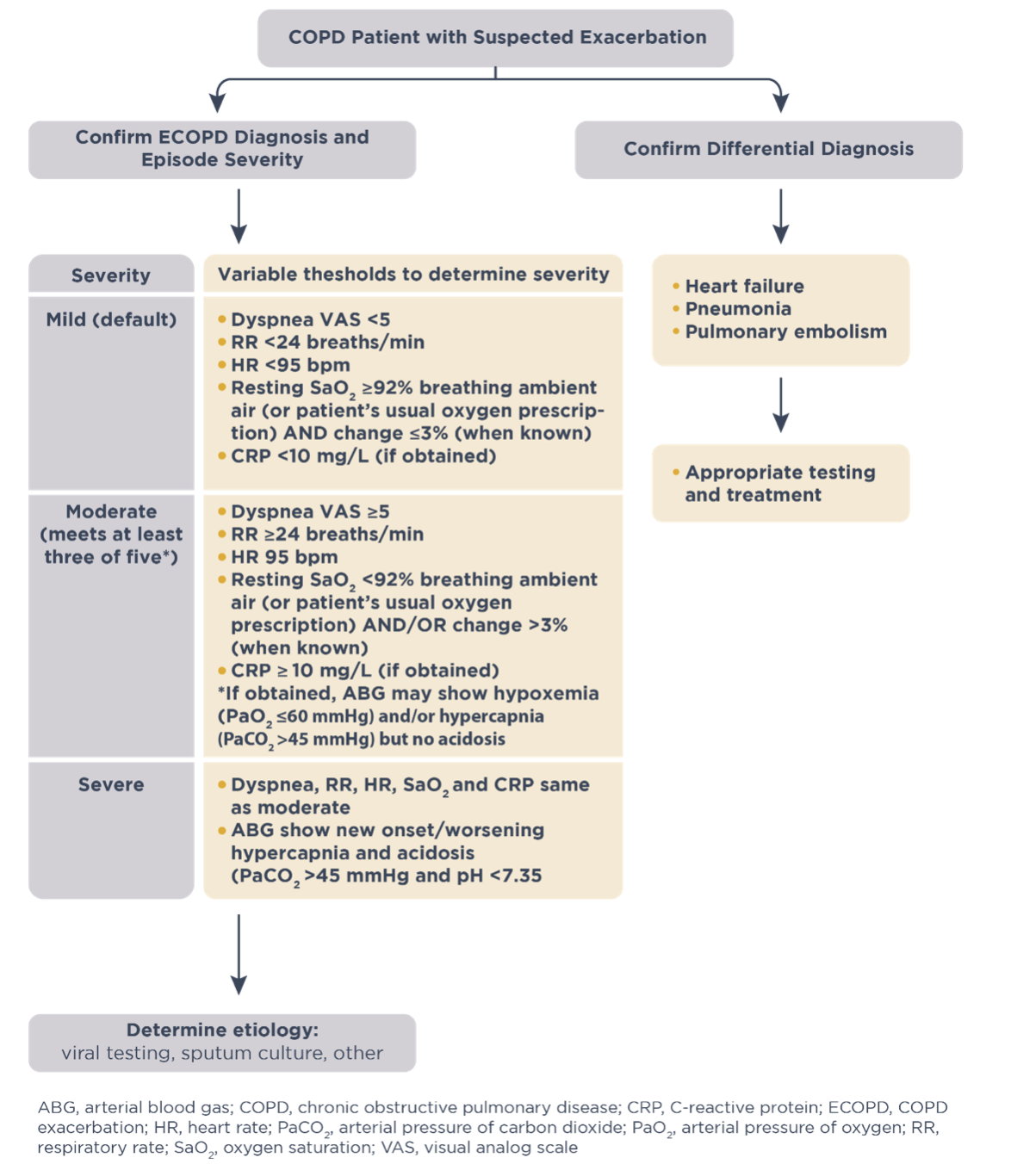
Haga clic aquí para consultar el informe GOLD 2024 y obtener más información sobre el diagnóstico y la gravedad de las exacerbaciones de la EPOC.
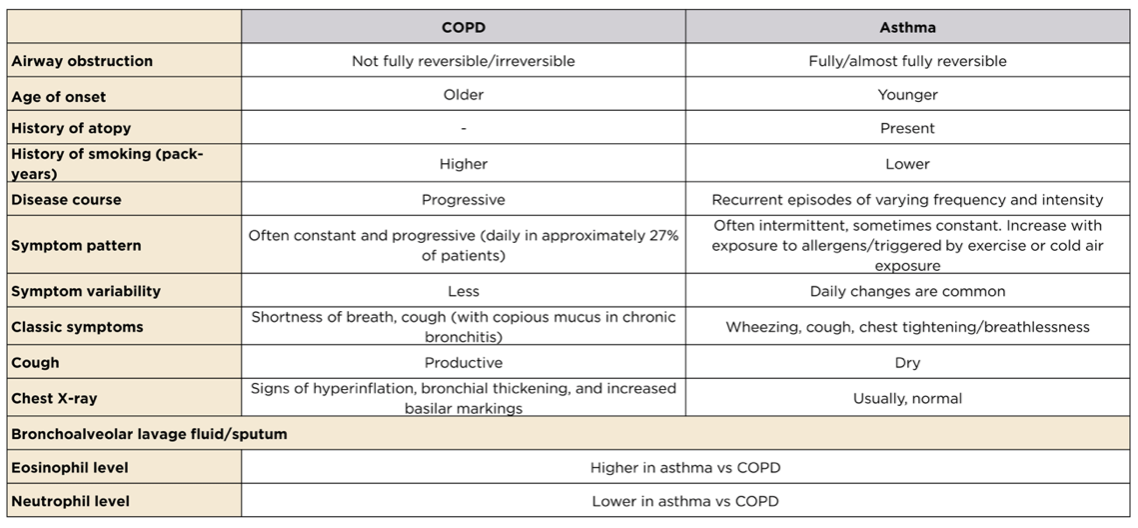
Diferenciación de las exacerbaciones de asma y EPOC9
Tanto el asma como la EPOC son trastornos pulmonares obstructivos que se caracterizan por una reducción del flujo aéreo pulmonar debido a un aumento de la inflamación y que pueden cursar con exacerbaciones agudas. Aunque las características clínicas de ambas afecciones coinciden en cierta medida, las estrategias de tratamiento y los objetivos recomendados por las directrices son diferentes para cada una de ellas. Por lo tanto, es importante distinguirlas para un diagnóstico preciso.
EPOC y asma: Característicasdistintivas9
Tratamiento de las exacerbaciones agudas de la EPOC
Minimizar el impacto negativo de las exacerbaciones continuas de la EPOC y reducir el número y la gravedad de las mismas es fundamental para el tratamiento de la EPOC.10

Aproximadamente tres de cada cuatro exacerbaciones se tratan de forma ambulatoria con broncodilatadores, corticosteroides y antibióticos.2 A la llegada al servicio de urgencias, debe evaluarse si el episodio pone en peligro la vida del paciente y/o requiere ventilación no invasiva.2
Un episodio potencialmente mortal se presenta con signos de insuficiencia respiratoria aguda (frecuencia respiratoria >24 respiraciones/minuto; uso de músculos respiratorios accesorios; cambios agudos en el estado mental; hipoxemia que no mejora con oxígeno suplementario y necesidad de FiO2 >40%; hipercarbia)2.
Tratamiento de lasexacerbacionesgraves, pero no potencialmente mortales2
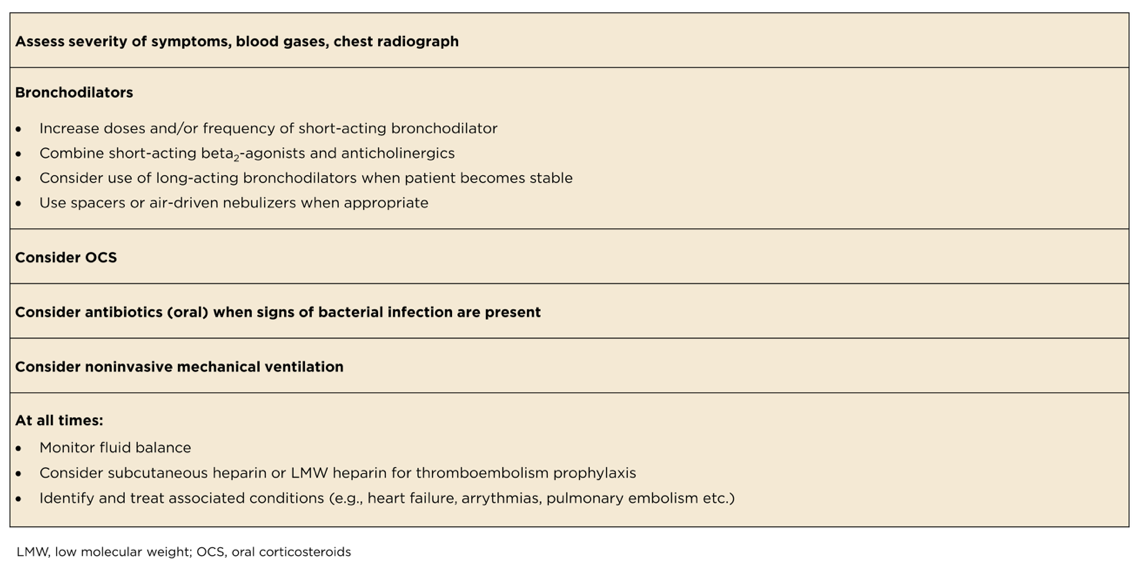
Más información sobre las recomendaciones GOLD para el tratamiento y la gestión de la EPOC.
Directrices para el tratamiento de las exacerbaciones de la EPOC
A continuación encontrará las principales recomendaciones de la Sociedad Respiratoria Europea (ERS) y la Sociedad Torácica Americana (ATS) para el tratamiento de las exacerbaciones de la EPOC.
Recomendaciones clave de la ERS/ATS para las exacerbaciones de laEPOC12
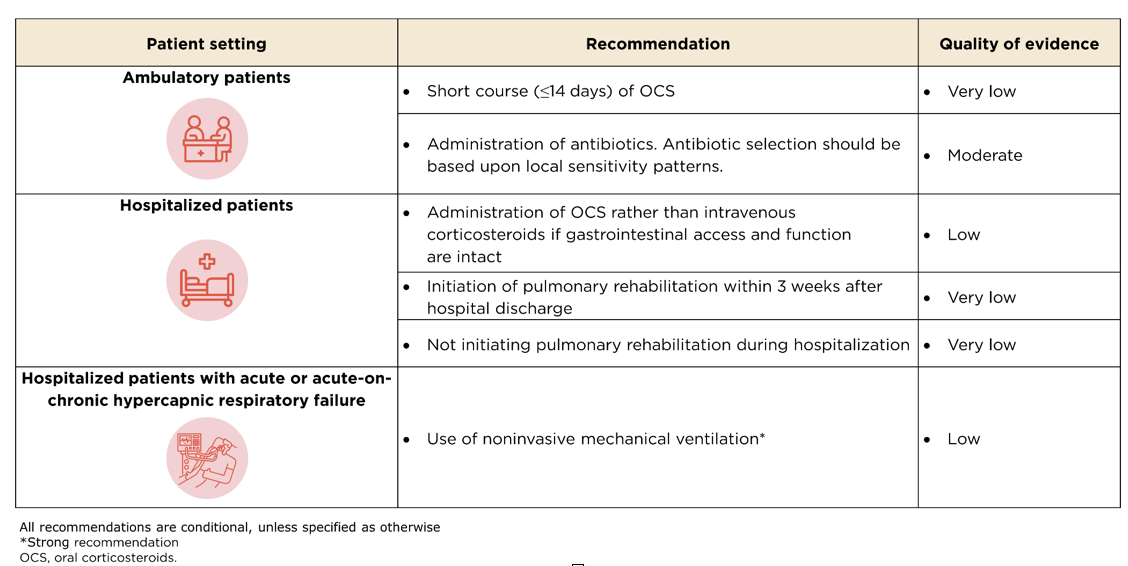
El informe GOLD 2024 presenta algunos puntos clave para el tratamiento de todas las exacerbaciones de la EPOC.2
Puntos clave para el tratamiento de todas las exacerbaciones deEPOC2

Referencias
- Suissa S, Dell’Anniello S, Ernst P. Long-term natural history of chronic obstructive pulmonary disease: severe exacerbations and mortality. Thorax. 2012;67(11):957-963.
- Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease (2024 report). (Accessed April 21, 2024, at https://goldcopd.org/wp-content/uploads/2024/02/GOLD-2024_v1.2-11Jan24_WMV.pdf.)
- Garudadri S, Woodruff PG. Targeting Chronic Obstructive Pulmonary Disease Phenotypes, Endotypes, and Biomarkers. Ann Am Thorac Soc. 2018 Dec;15(Suppl 4):S234-8.
- Donaldson GC, Seemungal TA, Bhowmik A, Wedzicha JA. Relationship between exacerbation frequency and lung function decline in chronic obstructive pulmonary disease. Thorax. 2002 Oct;57(10):847-52.
- Maclntyre N, Huang YC. Acute exacerbations and respiratory failure in chronic obstructive pulmonary disease. Proc Am Thorac Soc 2008;5:530-5.
- Wedzicha JA, Seemungal TA. COPD exacerbations: defining their cause and prevention. Lancet 2007;370:786-96.
- David B, Bafadhel M, Koenderman L, De Soyza A. Eosinophilic inflammation in COPD: from an inflammatory marker to a treatable trait. Thorax 2021;76:188-95.
- Celli BR, Fabbri LM, Aaron SD, et al. An Updated Definition and Severity Classification of Chronic Obstructive Pulmonary Disease Exacerbations: The Rome Proposal. Am J Respir Crit Care Med. 2021 Dec 1;204(11):1251-58.
- Yawn BP. Differential assessment and management of asthma vs chronic obstructive pulmonary disease. Medscape J Med 2009;11:20.
- Vogelmeier CF, Roman-Rodriguez M, Singh D, Han MK, Rodriguez-Roisin R, Ferguson GT. Goals of COPD treatment: Focus on symptoms and exacerbations. Respir Med 2020;166:105938.
- Halpin DMG, Dransfield MT, Han MK, et al. The effect of exacerbation history on outcomes in the IMPACT trial. Eur Respir J 2020;55.
- Wedzicha JAEC-C, Miravitlles M, Hurst JR, et al. Management of COPD exacerbations: a European Respiratory Society/American Thoracic Society guideline. Eur Respir J 2017;49. (Accessed July 26, 2024, at https://erj.ersjournals.com/content/49/3/1600791)
MAT-GLB-2400917