- Artículo
- Fuente: Campus Sanofi
- 7 ago 2025
Descifrando la PTI

Los recuentos bajos de plaquetas son una de las facetas de la PTI, pero cuando lo miramos desde otro ángulo, vemos las múltiples caras de la PTI. La trombocitopenia inmune (PTI) es una afección de desregulación inmunitaria compleja que reduce el recuento de plaquetas, lo que provoca hemorragias, hematomas, fatiga y otros problemas relacionados con la calidad de vida relacionada con la salud (CVRS), al tiempo que aumenta la inflamación y el riesgo de eventos tromboembólicos (TE).1-5
La compleja desregulación inmunitaria de la PTI puede afectar al recuento plaquetario, la hemorragia y la CVRS.1,3-6
En la PTI, la desregulación de las vías inmunitarias provoca un aumento de la destrucción plaquetaria y una disminución de la producción de plaquetas.⁷
El sangrado se produce en alrededor del 60 % de los pacientes. Los síntomas del sangrado varían y pueden incluir 8 :
Petequias y púrpura, normalmente en las extremidades1,9
Sangrado menstrual abundante1
Ampollas sangrantes y epistaxis 1,9
Hemorragia intracraneal
El sangrado grave se produce en entre el 7 % y el 10 % de los pacientes adultos y suele estar relacionado con recuentos plaquetarios más bajos.10,11
Algunos pacientes con PTI pueden experimentar síntomas sistémicos, como fatiga, fiebre, taquicardia y efectos cognitivos, como dolores de cabeza y deterioro de la memoria.1,12-14
El tratamiento de la PTI se centra normalmente en el control de los síntomas primarios, como las petequias, la púrpura y el sangrado. Sin embargo, los pacientes con PTI suelen presentar otros síntomas, como fatiga y dificultades de memoria y concentración, que pueden afectar profundamente a su calidad de vida. Por eso es importante utilizar estrategias de tratamiento que ayuden a mejorar la CVRS de los pacientes con PTI.1,12-14
Púrpura y petequias en la PTI
La PTI es un trastorno sanguíneo autoinmune en el que suelen aparecer síntomas comunes como hematomas, petequias y púrpura, normalmente en las extremidades inferiores. Las petequias y la púrpura se producen debido a hemorragias bajo la piel o las membranas mucosas.15,16
Petequias en la trombocitopenia
Las petequias son pequeñas lesiones puntiformes rojas o moradas, que no palidecen, de menos de 2 mm, que aparecen en la piel y las membranas mucosas. Las erupciones petequiales son el resultado de un sangrado en la capa dérmica de la piel.15,17
Púrpura en la trombocitopenia
La púrpura se refiere a áreas más grandes de sangrado cutáneo, que aparecen como manchas moradas o rojas en la piel que miden más de 2 mm.15,17
En pacientes con PTI, la púrpura puede aparecer debido a traumatismos incluso leves o de forma espontánea debido a los bajos niveles de plaquetas. La púrpura también puede aparecer en membranas mucosas como el paladar duro, el tabique nasal o las encías, lo que puede provocar sangrado de las encías.15,16,18
Otros síntomas hemorrágicos de la PTI y complicaciones de la trombocitopenia
Un recuento bajo de plaquetas puede provocar ciertos tipos de síntomas hemorrágicos en pacientes con PTI, como hemorragias nasales (epistaxis), hemorragias gingivales (encías), ampollas sanguinolentas en la boca, sangre en la orina o las heces y sangrado menstrual abundante.9,19
Los niveles de plaquetas <10 000/μL podrían estar asociados con hematomas espontáneos generalizados, y la hemorragia grave en la PTI suele producirse cuando el recuento de plaquetas es <10 (x109/L). La hemorragia grave puede manifestarse como hemorragias intracraneales, hemorragias del tracto gastrointestinal y hematuria macroscópica. En algunos estudios, se produjeron hemorragias graves en aproximadamente entre el 7 % y el 10 % de los pacientes adultos, lo que normalmente se correlacionaba con recuentos plaquetarios más bajos.10-12,16,20,21
PTI y hemorragia intracraneal (hemorragia cerebral)
La hemorragia intracraneal (HIC) es una complicación poco frecuente y grave de la PTI. La incidencia de HIC en pacientes con PTI es del 1,54 % en todas las edades.19,20,22,23
Los síntomas de la HIC que son motivo de preocupación incluyen dolor de cabeza, vómitos persistentes, alteración del estado mental y convulsiones. Los factores de riesgo de HIC incluyen recuentos plaquetarios extremadamente bajos (<10 000/μL), traumatismo craneal, uso de medicamentos antiplaquetarios y hemorragia grave.19,20,22,23
Los síntomas de la PTI van más allá del sangrado
Obtenga más información sobre los síntomas menos visibles de la PTI y cómo afectan a la calidad de vida de los pacientes con PTI.
La PTI primaria es un diagnóstico de exclusión7,24,25
- Un recuento plaquetario <100 000/μL puede indicar PTI
- Un recuento plaquetario <50 000/μL puede indicar trombocitopenia grave
Sin embargo, la falta de una prueba específica significa que se deben descartar otras posibles causas de trombocitopenia 7,24,26,27
Las causas de la PTI secundaria incluyen 7,24,26,27:
- Leucemia linfocítica crónica (LLC)
- Infección porHelicobacter pylori
- Infección por COVID-19
La PTI se clasifica además como recién diagnosticada, persistente o crónica 27:
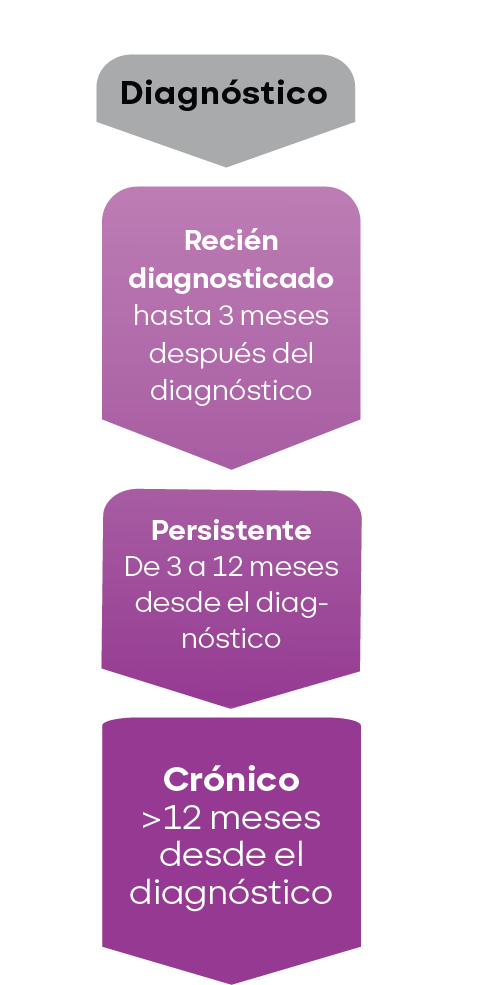
En conjunto, la PTI debe entenderse como una enfermedad multifactorial que va más allá del simple descenso del recuento plaquetario, implicando una compleja desregulación inmunitaria con manifestaciones hemorrágicas y síntomas sistémicos que impactan de forma significativa en la calidad de vida de los pacientes. Por ello, su abordaje requiere una visión integral que no solo contemple la prevención y control del sangrado, sino también la identificación y manejo de síntomas menos visibles, así como una evaluación diagnóstica rigurosa que permita diferenciarla de otras causas de trombocitopenia. Un enfoque terapéutico individualizado y centrado en el paciente resulta clave para optimizar los resultados clínicos y mejorar la CVRS.

Referencias
1. Cooper N, Kruse A, Kruse C, et al. Immune thrombocytopenia (ITP) World Impact Survey (iWISh): patient and physician perceptions of diagnosis, signs and symptoms, and treatment. Am J Hematol. 2021;96(2):188-198.
2. Kuter DJ, Gouia I, Cordoba M, et al. Clinical burden of illness in patients with persistent or chronic primary immune thrombocytopenia treated with advanced therapies in the United States. Poster presented at: American Society of Hematology Annual Meeting & Exposition; December 7-10, 2024; San Diego, CA.
3. Andreescu M. The link between immune thrombocytopenia and the cytokine profile: a bridge to new therapeutical targets. Front Hematol. 2023;2:1191178.
4. Qiao J, Liu Y, Li X, et al. Elevated expression of NLRP3 in patients with immune thrombocytopenia. Immunol Res. 2016;64(2):431-437.
5. Schifferli A, Cavalli F, Godeau B, et al. Understanding immune thrombocytopenia: looking out of the box. Front Med (Lausanne). 2021;8:613192.
6. McMillan R, Bussel JB, George JN, Lalla D, Nichol JL. Self-reported health-related quality of life in adults with chronic immune thrombocytopenic purpura. Am J Hematol. 2008;83(2):150-154.
7. Cooper N, Ghanima W. Immune thrombocytopenia. N Engl J Med. 2019;381(10):945-955.
8. Audia S, Bonnotte B. Emerging therapies in immune thrombocytopenia. J Clin Med. 2021;10(5):1004.
9. Kistangari G, McCrae KR. Immune thrombocytopenia. Hematol Oncol Clin North Am. 2013;27(3):495-520.
10. Piel-Julian M-L, Mahévas M, Germain J, et al. Risk factors for bleeding, including platelet count threshold, in newly diagnosed immune thrombocytopenia adults. J Thromb Haemost. 2018;16(9):1830-1842.
11. Neunert C, Noroozi N, Norman G, et al. Severe bleeding events in adults and children with primary immune thrombocytopenia: a systematic review. J Thromb Haemost. 2015;13(3):457-464.
12. Pietras NM, Gupta N, Justiz Vaillant AA, Pearson-Shaver AL. Immune Thrombocytopenia. In: StatPearls. Treasure Island (FL): StatPearls Publishing; May 5, 2024.
13. van Dijk WEM, Nap-van der Vlist MM, Knoop H, Schutgens REG. Possible targets to reduce fatigue in chronic immune thrombocytopenia patients - an explorative study. TH Open. 2022;6(4):e387-e395.
14. Kuter DJ, Khan U, Maruff P, Daak A. Cognitive impairment among patients with chronic immune thrombocytopenia. Br J Haematol. 2024;205(1):291-299.
15. Rodeghiero F, Michel M, Gernsheimer T, et al. Standardization of bleeding assessment in immune thrombocytopenia: report from the International Working Group. Blood. 2013;121(14):2596-2606.
16. Zainal A, Salama A, Alweis R. Immune thrombocytopenic purpura. J Community Hosp Intern Med Perspect. 2019;9(1):59-61.
17. McGrath A, Barrett MJ. Petechiae. In: StatPearls. Treasure Island (FL): StatPearls Publishing; September 4, 2023.
18. Kayal L, Jayachandran S, Singh K. Idiopathic thrombocytopenic purpura. Contemp Clin Dent.2014;5(3):410-414.
19. Immune Thrombocytopenia. The National Organization for Rare Disorders (NORD). Updated July 12, 2022. Accessed May 9, 2025.
20. Madkhali MA. Recent advances in the management of immune thrombocytopenic purpura (ITP): a comprehensive review. Medicine (Baltimore). 2024;103(3):e36936.
21. Arnold DM. Bleeding complications in immune thrombocytopenia. Hematology Am Soc Hematol Educ Program. 2015;2015:237-242.
22. Pongsakul A, Daniel A, Lochala R, Martin DE. Intracerebral hemorrhage in a patient with newly diagnosed immune thrombocytopenic purpura precipitated by a viral illness. Cureus. 2024;16(3):e57284.
23. Diyora B, Purandare A, Devani K, Kale P, Shah V, Patankar R. Life-threatening intracerebral hemorrhage in adult with ITP: challenging entity. Asian J Neurosurg. 2023;18(2):391-395.
24. Rovó A, Cantoni N, Samii K, et al. Real-world impact of primary immune thrombocytopenia and treatment with thrombopoietin receptor agonists on quality of life based on patient-reported experience: results from a questionnaire conducted in Switzerland, Austria, and Belgium. PLoS One. 2022;17(4):e0267342.
25. Williamson DR, Albert M, Heels-Ansdell D, et al. Thrombocytopenia in critically ill patients receiving thromboprophylaxis: frequency, risk factors, and outcomes. Chest. 2013;144(4):1207-1215.
26. Kewan T, Gunaratne TN, Mushtaq K, et al. Outcomes and management of immune thrombocytopenia secondary to COVID-19: Cleveland clinic experience. Transfusion. 2021;61(7):2014-2018.
27. Rodeghiero F, Stasi R, Gernsheimer T, et al. Standardization of terminology, definitions and outcome criteria in immune thrombocytopenic purpura of adults and children: report from an international working group. Blood. 2009;113(11):2386-2393.
MAT-ES-2503333 V1 Mayo 2026