- Artículo
- Fuente: Campus Sanofi
- 2 ago 2025
Pautas de tratamiento

Las directrices de la Sociedad Americana de Hematología (ASH) proporcionan orientación basada en la evidencia sobre el tratamiento de pacientes adultos con trombocitopenia inmunitaria (PTI) recién diagnosticada y crónica. Esta orientación fue elaborada por un panel de expertos en PTI formado por especialistas clínicos y pacientes.1
Pautas de tratamiento de la PTI en adultos 1-3
El tratamiento ideal para la PTI varía según los diferentes grupos de edad. Por lo tanto, los profesionales sanitarios deben tener en cuenta la edad del paciente a la hora de preparar un plan de tratamiento. A continuación se ofrece un resumen de las recomendaciones de la ASH sobre cómo tratar la PTI en adultos.
Las recomendaciones de la ASH cubren principalmente las directrices para la trombocitopenia inmune primaria, en la que se desconoce la causa principal de la PTI. En la PTI secundaria, se conoce la causa de la enfermedad (por ejemplo, una infección o un medicamento) y el tratamiento de primera línea suele abordar la afección preexistente.
Tratamiento de primera línea para la PTI1
Las decisiones clave para los profesionales sanitarios que tratan la PTI son los criterios para ingresar a un paciente en el hospital y cuándo iniciar el tratamiento.
Los pacientes recién diagnosticados con un recuento plaquetario inferior a 20 (x109/L) sin hemorragias que pongan en peligro la vida deben ser ingresados en el hospital, mientras que los pacientes con un diagnóstico confirmado de PTI o un recuento plaquetario superior a 20 (x109/L) pueden ser tratados en casa.
No todos los pacientes con PTI requieren intervenciones médicas. Los pacientes asintomáticos con hemorragias que no ponen en peligro la vida y un recuento plaquetario superior a 30 (x109/L) pueden ser tratados con observación. Por el contrario, se debe considerar el tratamiento de primera línea para todos los pacientes cuando su recuento plaquetario sea inferior a 30 (x109/L).
Tratamiento de pacientes adultos con PTI y hemorragias que no ponen en peligro la vida1:
| Intervención farmacológica inicial frente a observación | ||
| Criterios clínicos | Recuento plaquetario <30 (x109/L) en Pacientes con PTI recién diagnosticados que son asintomáticos o tienen hemorragias mucocutáneas | Recuento de plaquetas ≥30 (x109/L) en Pacientes con PTI recién diagnosticados que son asintomáticos o tienen hemorragias mucocutáneas |
| Recomendación de tratamiento | Inicio del tratamiento de primera línea | Observación |
| Ingreso hospitalario frente a tratamiento domiciliario | ||
| Recuento plaquetario <20 (x109/L) en Pacientes con PTI recién diagnosticados que son asintomáticos o tienen hemorragias mucocutáneas | Recuento de plaquetas ≥20 (x109/L) en Pacientes con PTI recién diagnosticados que son asintomáticos o tienen hemorragias mucocutáneas | |
| Tratamiento hospitalario | Tratamiento ambulatorio | |
Los tratamientos de primera línea para la PTI incluyen corticosteroides, inmunoglobulina intravenosa (IVIg) e inmunoglobulina anti-D. Los corticosteroides se consideran un tratamiento de primera línea adecuado para la mayoría de los pacientes con PTI. Es importante destacar que todas las decisiones sobre el tratamiento de primera línea deben tener en cuenta las preferencias del paciente.1,2,4
El impacto de la PTI en los pacientes va más allá de la carga plaquetaria y puede afectar gravemente a la calidad de vida de una persona. Las terapias o modalidades de tratamiento de la PTI también pueden afectar negativamente a los pacientes. Por ejemplo, los corticosteroides pueden causar hipertensión e influir negativamente en el sueño y la salud mental.1,2,4
Los profesionales sanitarios que tratan a estos pacientes deben considerar la posibilidad de evaluar periódicamente a los pacientes que viven con PTI y su calidad de vida relacionada con la salud (CVRS). Más información sobre evaluaciones de pacientes que viven con PTI. 1,2,4
Uso de terapias avanzadas para la PTI
Algunos pacientes no responden a los corticosteroides o padecen PTI durante más de 3 meses.1
En estos pacientes, se debe considerar un cambio en el plan de tratamiento. Las opciones de tratamiento de segunda línea para la PTI Las opciones incluyen rituximab, esplenectomía y agonistas del receptor de trombopoietina (TPO-RA).1
Las directrices proporcionan consideraciones exhaustivas para seleccionar los mejores tratamientos de segunda línea para la PTI. Los pacientes que se oponen a la medicación a largo plazo pueden beneficiarse de una esplenectomía o del tratamiento con rituximab. Sin embargo, los pacientes con PTI pueden entrar espontáneamente en remisión durante el primer año,1 en cuyo caso se debe evitar la esplenectomía en este periodo. Por otro lado, los TPO-RA podrían ser una opción adecuada para los pacientes que dan mucha importancia a lograr una respuesta duradera o evitar la cirugía.1
En pacientes con factores de riesgo adicionales, algunos tratamientos pueden elevar el riesgo de trombosis y tromboembolia.⁵,⁶
Consideraciones que influyen en las discusiones sobre el tratamiento¹:
- Cumplimiento del tratamiento
- Edad del paciente
- Disponibilidad
- Comorbilidades
- Coste
- Duración de la enfermedad
- Frecuencia de las hemorragias
- Preferencias del paciente
En general, se necesitan más opciones de tratamiento para la PTI. Las tasas de respuesta y la durabilidad de los tratamientos actuales pueden variar mucho, mientras que algunos también tienen perfiles de efectos secundarios o regímenes de dosificación desfavorables. Más información sobre el futuro de los tratamientos para la PTI.7,8
Algoritmo de tratamiento del PTI
Elaborar un plan de tratamiento de segunda línea para la PTI es complejo, ya que hay que tener en cuenta las preferencias del paciente y diferentes factores clínicos.1,2
Este algoritmo de tratamiento para pacientes adultos puede ayudar a proporcionar una orientación general sobre el manejo de la PTI persistente o resistente al tratamiento de primera línea. 1,2
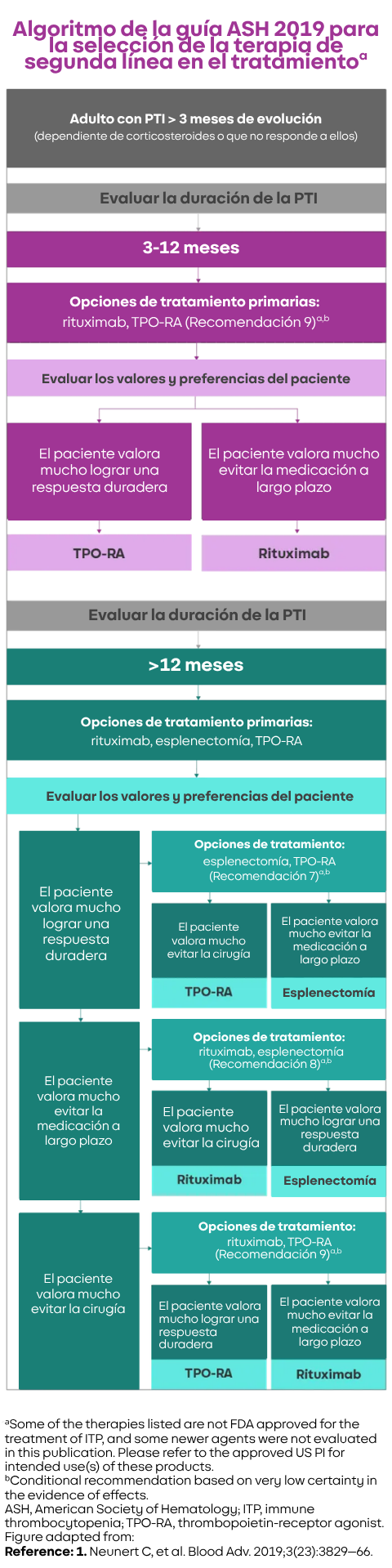
Figura 1. Algoritmo para la selección del tratamiento de segunda línea en adultos con PTI. La selección del tratamiento de segunda línea en adultos con PTI debe individualizarse en función de la duración de la enfermedad y los valores y preferencias del paciente. Otros factores que pueden influir en las decisiones terapéuticas son la frecuencia de hemorragias que requieren hospitalización o medicación de rescate, las comorbilidades, el cumplimiento, las redes de apoyo médico y social, el coste y la disponibilidad de los tratamientos. Se recomienda informar al paciente y tomar decisiones de forma conjunta. Se proporcionan recomendaciones numeradas correspondientes a cada opción de tratamiento.1
Limitaciones de las directrices terapéuticas de la ASH para el PTI en adultos
Las directrices solo cubren a pacientes a los que ya se les ha diagnosticado PTI y excluyen las recomendaciones sobre tratamientos aprobados después de 2017 y las pacientes embarazadas o con hemorragias.1
¿Coinciden otras guías sobre la PTI?
Las directrices para la PTI pueden variar ligeramente entre países. Sin embargo, la mayoría de las directrices coinciden en los enfoques terapéuticos, entre los quese incluyen2,6:
- El énfasis en incorporar las preferencias del paciente en las decisiones terapéuticas y debatir el posible impacto de los diferentes tratamientos en la calidad de vida.
- Reconocer que las preferencias de los pacientes con PTI crónica pueden evolucionar durante el curso de la enfermedad y recomendar conversaciones continuas como parte rutinaria del seguimiento.
ASH, Sociedad Americana de Hematología; IVIg, inmunoglobulina intravenosa; CVRS, calidad de vida relacionada con la salud; PTI, púrpura trombocitopénica inmunitaria.

Referencias
1. Neunert C, Terrell DR, Arnold DM, et al. American Society of Hematology 2019 guidelines for immune thrombocytopenia. Blood Adv. 2019;3(23):3829-3866.
2. Matzdorff A, Meyer O, Ostermann H, et al. Immune thrombocytopenia – current diagnostics and therapy: recommendations of a joint working group of DGHO, ÖGHO, SGH, GPOH, and DGTI. Oncol Res Treat. 2018;41(suppl 5):1-30.
3. Cines DB, Bussel JB, Liebman HA, Luning Prak ET. The ITP syndrome: pathogenic and clinical diversity. Blood. 2009;113(26):6511-6521.
4. McMillan R, Bussel JB, George JN, Lalla D, Nichol JL. Self-reported health-related quality of life in adults with chronic immune thrombocytopenic purpura. Am J Hematol. 2008;83(2):150-154.
5. Dong Y, Xia Z, Zhou J, et al. Risk of thrombotic events in immune thrombocytopenia patients treated with thrombopoietic agents: a systematic review and meta-analysis. Thromb J. 2023;21(1):69.
6. Choi PY, Merriman E, Bennett A, et al. Consensus guidelines for the management of adult immune thrombocytopenia in Australia and New Zealand. Med J Aust. 2022;216(1):43-52.
7. Mingot-Castellano ME, Bastida JM, Caballero-Navarro G, et al. Novel therapies to address unmet needs in ITP. Pharmaceuticals (Basel). 2022;15(7):779.
8. Cooper N, Ghanima W. Immune thrombocytopenia. N Engl J Med. 2019;381(10):945-955.
MAT-ES-2503333 V1 Mayo 2026