- Artículo
- Fuente: Campus Sanofi
- 27 abr 2026
Enfoque cardiometabólico
Índice
Actuar de forma precoz, con un enfoque integral en sus pacientes con DM2 y muy alto riesgo CV
Las personas con DM2 y ECVA presentan un riesgo elevado de eventos CV; sin embargo, una proporción significativa permanece fuera de objetivos de control.1
Las guías EASD/ADA 2022 y guías ESC 2023 para el manejo de la DM2 recomiendan la iniciación precoz de insulinoterapia cuando esté clínicamente indicada y una reducción intensiva de lípidos, dentro de un abordaje integral del riesgo cardiometabólico.
El control simultáneo de la glucemia y de los lípidos plasmáticos, especialmente del colesterol LDL, es un pilar fundamental para la prevención de eventos CV en personas con DM2.2,3
Los datos más recientes de la International Diabetes Federation (IDF) ponen de manifiesto que la diabetes constituye una de las amenazas sanitarias globales de más rápido crecimiento en el siglo XXI, siendo la DM2 responsable de más del 90 % de los casos.4
- Se estima que, en 2024, 589 millones de personas vivieron con diabetes en todo el mundo, con proyecciones que superan los 850 millones en 2050.4
- Paralelamente a este incremento sostenido, persiste una consecuencia especialmente preocupante: la ECV continúa siendo la principal causa de mortalidad en personas con diabetes*.1
2 de cada 3 muertes
en personas con DM2 se deben a la ECV*¹
La mayoría de las personas con DM2 no alcanzan los objetivos terapéuticos recomendados, lo que incrementa de forma significativa el riesgo de ECVA.5–10
Esto ocurre a pesar de la creciente evidencia que vincula un control insuficiente de los principales factores de riesgo modificables con peores desenlaces clínicos; por ejemplo, las personas con DM2 presentan hasta un riesgo cuatro veces mayor de desarrollar ECV a lo largo de su vida, y la presencia de ECVA incrementa de forma significativa el riesgo CV.3
Esta brecha en la consecución de objetivos terapéuticos se refleja en múltiples factores de riesgo modificables en personas con DM2:
tienen presión arterial no controlada†5
no alcanzan el objetivo terapéutico de HbA1c†5
no alcanzan el objetivo terapéutico de c-LDL‡§¥6–8
tienen sobrepeso u obesidad9
Esta baja tasa de consecución de objetivos tiene implicaciones críticas para la evaluación y el manejo del riesgo CV. Las Guías ESC 2023 enfatizan que las personas con DM2 que ya presentan ECVA o daño grave de órgano diana se clasifican automáticamente como de riesgo cardiovascular muy alto. En el resto de los casos, el riesgo de ECV se estratifica mediante el algoritmo SCORE2-Diabetes, basado en la estimación del riesgo de presentar un evento cardiovascular fatal o no fatal a 10 años.3
Sin embargo, dado que la mayoría de las personas con DM2 no alcanzan los objetivos recomendados de presión arterial, HbA1c, c-LDL o peso corporal, una proporción considerable probablemente se sitúe en categorías de alto o muy alto riesgo CV.3
Esto resalta la necesidad urgente de una intervención intensificada y multifactorial para cerrar estas brechas, en consonancia con los objetivos terapéuticos internacionales.2,3,11
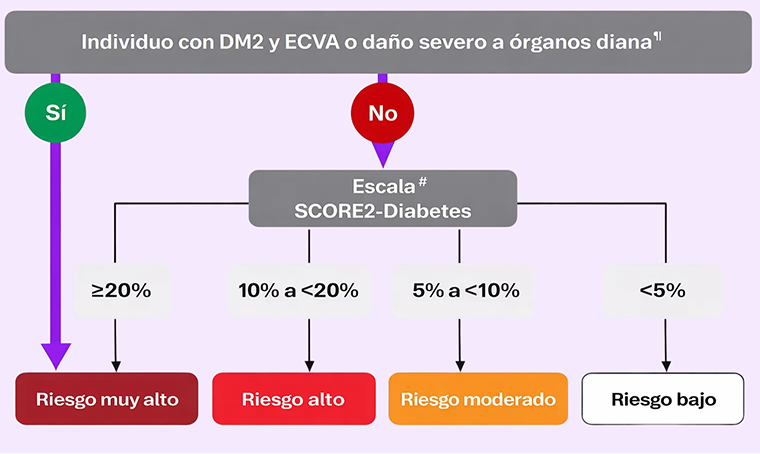
Daño severo a órgano diana definido como TFGe <45 mL/ y microalbuminuria (UACR 30–300 mg/g; estadio A2); o proteinuria (UACR >300 mg/g; estadio A3), o presencia de enfermedad microvascular en al menos tres localizaciones diferentes [p. ej., microalbuminuria (estadio A2) más retinopatía más neuropatía]. Los umbrales propuestos (riesgo de ECV a 10 años) no son definitivos, sino que están diseñados para facilitar la toma de decisiones compartida con el paciente en relación con la intensidad del tratamiento, así como con intervenciones adicionales.
SCORE2-Diabetes se refiere a pacientes de ≥40 años.
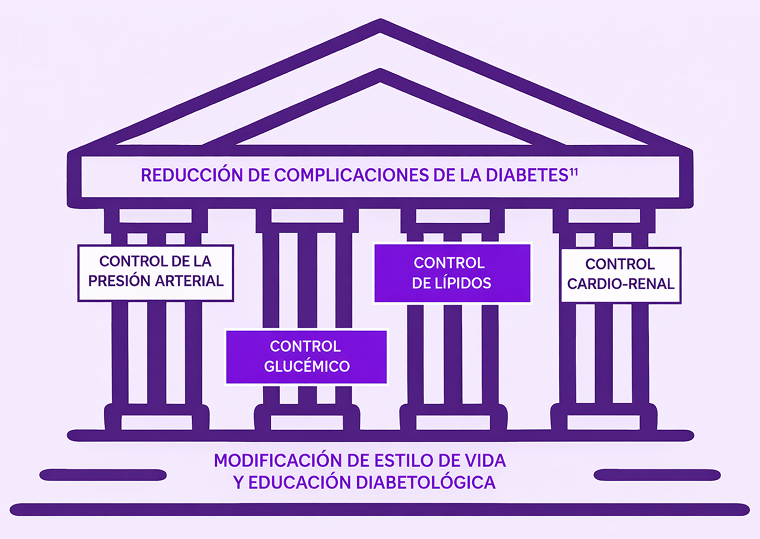
En este contexto, las guías EASD/ADA 2022 y ESC 2023 para el manejo de la DM2 subrayan la necesidad de un enfoque integral y multifactorial, que incluya un control adecuado de la glucemia y de los lípidos, con el objetivo de reducir el riesgo de complicaciones CV.2,3
No obstante, la inercia terapéutica continúa siendo un problema relevante:
A pesar de la existencia de recomendaciones claras que abogan por la intensificación oportuna del tratamiento, las personas con DM2 con frecuencia experimentan periodos prolongados de control glucémico insuficiente. Un amplio estudio retrospectivo realizado en Reino Unido, con más de 80.000 pacientes, mostró que, entre aquellos con valores de HbA1c por encima de los umbrales objetivo, el tiempo hasta el inicio de insulinoterapia superaba los 7 años, incluso en pacientes que ya recibían dos o más antidiabéticos orales.**12
De manera similar, el tratamiento hipolipemiante en pacientes de alto y muy alto riesgo sigue siendo subóptimo. Aunque las guías recomiendan cada vez más una reducción precoz e intensiva del c-LDL, la evidencia en práctica clínica real demuestra que muchos pacientes no alcanzan los objetivos lipídicos debido a una infrautilización de la terapia combinada. Un análisis global reciente sobre el manejo de la dislipemia reportó una adopción limitada de ezetimiba e inhibidores de PCSK9, incluso en pacientes con ECVA establecida.††13
Actúe de forma oportuna para ayudar a sus pacientes con DM2 a alcanzar los objetivos de HbA1c y c-LDL
¿Qué recomiendan las Guías EASD/ADA 2022 para el control glucémico en personas con DM2 insuficientemente controlada?
Las últimas guías de consenso EASD/ADA recomiendan:
“Ante un control glucémico insuficiente y la indicación de insulinoterapia como mejor alternativa terapéutica, el inicio de la insulina no debe retrasarse”.2




Los análogos de insulina basal de acción más prolongada tienen un menor riesgo de hipoglucemia que las insulinas basales de primera generación.²
¿Qué recomiendan las Guías ESC 2023 para el control lipídico en personas con DM2 y muy alto riesgo CV?
Las personas con DM2 y ECVA clínicamente establecida se definen como de muy alto riesgo CV, y deben alcanzar un objetivo de c-LDL <55 mg/dL junto con una reducción ≥50% respecto al valor basal.‡‡3
Las Guías ESC 2023 enfatizan un abordaje intensivo del c-LDL en estas poblaciones y recomiendan:3



Preguntas clave de resumen
Las personas con DM2 presentan un riesgo elevado de ECV, especialmente en presencia de ECVA, que constituye la principal causa de mortalidad en esta población.1 El control conjunto de la glucemia y de los lípidos plasmáticos, en particular del c-LDL, se considera un pilar para la prevención de eventos CV, lo que sustenta un enfoque precoz y multifactorial.2,3
La inercia terapéutica se asocia a retrasos prolongados en la intensificación del tratamiento, incluida la insulinoterapia, incluso en pacientes fuera de objetivos.12 De forma paralela, el tratamiento hipolipemiante continúa siendo subóptimo en la práctica clínica, con una utilización limitada de terapias combinadas, lo que contribuye a la baja consecución de objetivos lipídicos.13
Las guías EASD/ADA 2022 y ESC 2023 recomiendan un abordaje integral del riesgo cardiometabólico, que incluya el control de la glucemia y de los lípidos.2,3 En pacientes con DM2 y muy alto RCV, se establecen objetivos estrictos de c-LDL y se indica no retrasar el inicio de insulinoterapia cuando esté clínicamente indicada.2,3
Notas:
* Aproximadamente dos tercios de las muertes en personas con DM2 se deben a ECV: de estas, aproximadamente el 40 % corresponden a cardiopatía isquémica, el 15 % a otras formas de cardiopatía —principalmente insuficiencia cardiaca congestiva— y alrededor del 10 % a ictus.¹
† Metanálisis de 24 estudios observacionales (n=369.251) realizados en 20 países para evaluar el grado de consecución global de los objetivos terapéuticos establecidos por ADA, EASD y NICE en adultos con DM2. Los datos (2006–2017) mostraron que solo el 42,8 % alcanzó los objetivos de HbA₁c, el 29,0 % los objetivos de presión arterial y el 49,2 % los umbrales de c-LDL, con variabilidad regional significativa y sin mejoría a lo largo del tiempo.⁵
‡ Estudio multicéntrico español (n=380) que evaluó la consecución de objetivos de c-LDL en pacientes con DM2 en 7 consultas de endocrinología. Según las guías ESC/EAS 2016 y 2019, solo el 62,1 % y el 39,7 % de los pacientes, respectivamente, alcanzaron los objetivos de c-LDL, a pesar de que el 72,1 % estaba clasificado como de riesgo muy alto. El tratamiento se ajustó únicamente en el 36,1 % de los pacientes fuera de objetivo.⁶
§ Estudio transversal en Países Bajos (n=428) mostró que, aunque el 78 % de los pacientes con DM2 de alto riesgo alcanzaron c-LDL ≤2,5 mmol/L, solo el 43 % logró el objetivo de <1,8 mmol/L. La baja adherencia a las recomendaciones de estilo de vida fue frecuente, y el uso de estatinas de alta intensidad fue poco habitual entre quienes no alcanzaban objetivos.⁷
¥ Estudio observacional en Francia (n=654) encontró que el 59 % de los pacientes con diabetes y muy alto riesgo CV no alcanzaban los objetivos de c-LDL (<1,8 mmol/L) pese al tratamiento con estatinas.⁸
¶ Daño grave de órgano diana definido como TFGe <45 mL/min/1,73 m², independientemente de la albuminuria; o TFGe 45–59 mL/min/1,73 m² y microalbuminuria (cociente albúmina/creatinina urinario [CACU] 30–300 mg/g; estadio A2); o proteinuria (CACU >300 mg/g; estadio A3), o presencia de enfermedad microvascular en al menos tres localizaciones diferentes (p. ej., microalbuminuria [A2] + retinopatía + neuropatía).³
# Los umbrales sugeridos (riesgo de ECV a 10 años) no son definitivos, sino que están diseñados para facilitar la toma de decisiones compartida con el paciente respecto a la intensidad del tratamiento y la necesidad de intervenciones adicionales. SCORE2-Diabetes se refiere a pacientes ≥40 años.³
** Observado en una amplia cohorte retrospectiva del Reino Unido (>81.000 pacientes), donde el tiempo mediano hasta la intensificación con insulina fue >7,1 años en pacientes que ya recibían dos o tres fármacos antidiabéticos orales, y >6,0 años incluso con valores elevados de HbA₁c. La HbA₁c media al inicio de insulina superaba el 9 % en la mayoría de los casos.¹²
†† Observado en un estudio prospectivo, multinacional, observacional y no intervencionista realizado en 14 países europeos (2020–2021), que incluyó 9.602 adultos con riesgo CV alto o muy alto para documentar el uso de tratamiento hipolipemiante (THL) y la consecución de objetivos de c-LDL según las guías ESC/EAS 2019. La monoterapia con estatinas se utilizó en el 50,2 % de los pacientes (54,5 % y 48,4 % en los grupos de alto y muy alto riesgo, respectivamente). El uso de otras terapias hipolipemiantes en monoterapia fue bajo: 1,8 % con ezetimiba, 1,7 % con inhibidores de PCSK9 y 0,6 % con otros hipolipemiantes orales. La terapia combinada se empleó en el 24,0 % de los pacientes (26,4 % en muy alto riesgo vs. 18,1 % en alto riesgo), incluyendo: 16,0 % estatina + ezetimiba, 4,5 % inhibidor de PCSK9 + hipolipemiante oral y 3,5 % otras combinaciones orales. El patrón fue similar en pacientes con y sin ECVA.¹³
‡‡ Los pacientes con daño grave de órgano diana o riesgo de ECV a 10 años ≥20 % según SCORE2-Diabetes también se clasifican como de muy alto riesgo CV.³
Abreviaturas: ADA: American Diabetes Association; arGLP-1: agonista del receptor del péptido similar al glucagón tipo 1; CACU: cociente albúmina/creatinina urinario; c-LDL: colesterol unido a lipoproteínas de baja densidad; CV: cardiovascular; DM2: diabetes mellitus de tipo 2; EASD: European Association for the Study of Diabetes; ECV: enfermedad cardiovascular; ECVA: enfermedad cardiovascular aterosclerótica; ESC: European Society of Cardiology; GPA: glucosa plasmática en ayunas; HbA₁c: hemoglobina A₁c; iSGLT2: inhibidor del cotransportador sodio-glucosa tipo 2; NICE: National Institute for Health and Care Excellence; PCSK9: proproteína convertasa subtilisina/kexina tipo 9; SCORE: Systematic Coronary Risk Estimation; TFGe: tasa de filtrado glomerular estimada; THL: tratamiento hipolipemiante; TIR: tiempo en rango.
Referencias
- Wang CCL, et al. Circulation. 2016;133:2549–502.
- Davies MJ, et al. Diabetes Care. 2022;45:2753–2786.
- Marx N, et al. Eur Heart J. 2023;44(39):4043–4140.
- International Diabetes Federation (IDF). IDF Diabetes Atlas 11th Edition. Available at: https://diabetesatlas.org/resources/idf-diabetes-atlas-2025/# (Accessed August 2025).
- Khunti K, et al. Diabetes Res Clin Pract. 2018;137:137–148.
- Villar-Taibo R, et al. Endocrinol Diabetes Nutr (Engl Ed). 2023;70(1):29–38.
- Gant CM, et al. Nutr Diabetes. 2018;8(1):24.
- Breuker C, et al. Int J Cardiol. 2018;268:195–199.
- Grant B, et al. Clin Med (Lond). 2021;21(4):e327–e231.
- World Health Organization (WHO). Cardiovascular diseases (CVDs). Available at: https://www.who.int/news-room/fact-sheets/detail/cardiovascular-diseases-(cvds) (Acessed August 2025).
- American Diabetes Association. Diabetes Care. 2025;48(Supplement_1):S207–S238.
- Khunti K, et al. Diabetes Care. 2013;36(11):3411–3417.
- Ray KK, et al. Lancet Reg Health Eur. 2023;29:100624.
MAT-ES-2600395 v1 Abril 2026

