- Artículo
- Fuente: Campus Sanofi
- 10 abr 2024
¿Es posible que haya algún otro factor que esté contribuyendo a la baja estatura más allá de una deficiencia de la hormona del crecimiento?*

Perfil del paciente1

Anamnesis
Desarrollo de múltiples síntomas a lo largo del tiempo:
- Hospitalizado varias veces por sibilancias a la edad de 5-7 años
-
Dolor de cadera
-
Infecciones recurrentes de las vías respiratorias superiores
-
Baja estatura
-
Apnea del sueño
-
Primera derivación a los 5 años1
- Derivado al cirujano ortopédico por dolor de cadera
Diagnóstico1
- Enfermedad de Legg-Calvé-Perthes bilateral
Segunda derivación a los 7 años1
- Derivado al endocrinólogo pediátrico para indagar sobre la baja estatura idiopática
Intervención basada en los síntomas1
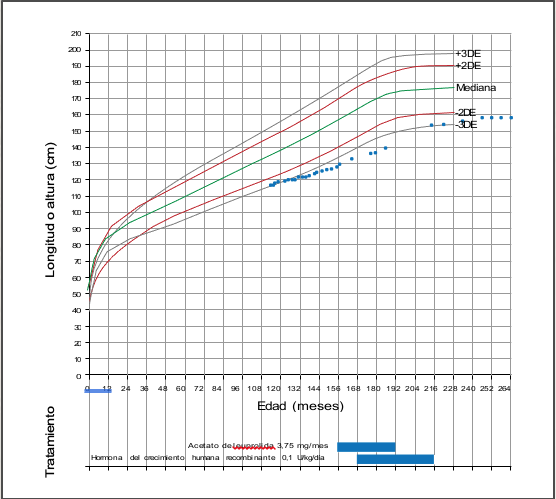
- Edad: 13-16 años Acetato de leuprolida (3,75 mg/mes)
- Edad: 14-18 años Somatropina (0,1 UI/kg/día)
No responde a los tratamientos:- Estatura más de -2 DE inferior a la mediana en todos los puntos temporales
- Velocidad de crecimiento inferior al percentil 3 antes de iniciar la administración de hormona del crecimiento
- A los 20 años alcanza una estatura definitiva de 159 cm
Crecimiento longitudinal del paciente del estudio de casoCrecimiento longitudinal del paciente del estudio de caso1
Tercera derivación1
- Derivado al neumólogo por apnea del sueño durante la adolescencia

Derivado por metabolopatía a los 17 años y 9 meses1
- Derivado a centro de enfermedades metabólicas
Exploración física1
- Estatura: 154 cm, con una puntuación z de -2,94
- Peso: 43,7 kg
- Perímetro cefálico: 56,5 cm
- Contracturas articulares moderadas
- Rasgos faciales levemente dismórficos (engrosamiento de los rasgos)
- Escoliosis
- Hernia umbilical
Si sospechas MPS I, realiza la prueba diagnóstica (test DBS) o deriva al paciente para un diagnóstico definitivo
Pruebas analíticas1
- Actividad de IDUA a través de gota de sangre seca (DBS) 0,62 μmol/L/h (intervalo normal de referencia 2,5-16,7 μmol/L/h)
- Análisis del genotipo 2 variantes patogénicas de IDUA de sentido alterado
Diagnóstico confirmado1

- MPS I atenuada

Presencia de la MPS I en diferentes áreas terapéuticas

Caso clínico: Reumatología
Rigidez y dolor en las articulaciones como diagnóstico no reumatológico.

Caso clínico: Gastro
La baja estatura y la hernia umbilical más allá del hipertiroidismo congénito.

Caso clínico: Oftalmología
Sensibilidad a la luz y opacidades en la córnea como indicios de un trastorno metabólico.

Caso clínico: Otorrino
Pérdida auditiva como indicio de un trastorno metabólico.

Caso clínico: Cardiología
Anomalías cardíacas como indicio de un trastorno metabólico subyacente.

Caso clínico: Pediatría
La giba y el engrosamiento facial como indicativos de un trastorno metabólico.

Caso clínico: hermanos
Lactante asintomático con hermana mayor diagnosticada con MPS I.

Caso clínico: Reumatología
Rigidez y dolor en las articulaciones como diagnóstico no reumatológico.

Caso clínico: Gastro
La baja estatura y la hernia umbilical más allá del hipertiroidismo congénito.

Caso clínico: Oftalmología
Sensibilidad a la luz y opacidades en la córnea como indicios de un trastorno metabólico.

Caso clínico: Otorrino
Pérdida auditiva como indicio de un trastorno metabólico.

Caso clínico: Cardiología
Anomalías cardíacas como indicio de un trastorno metabólico subyacente.

Caso clínico: Pediatría
La giba y el engrosamiento facial como indicativos de un trastorno metabólico.

Caso clínico: hermanos
Lactante asintomático con hermana mayor diagnosticada con MPS I.
DBS, gota de sangre seca
GAG, glicosaminoglicano
IDUA, α-L-iduronidasa
MPS I, mucopolisacaridosis tipo I
DE, desviación estándar
OMS, Organización Mundial de la Salud
* Este estudio de un caso real ha sido diseñado para asistirle en su práctica clínica y para ayudarle a identificar a pacientes que presentan un grupo de síntomas que pueden apuntar a una MPS I no diagnosticada.
1. Martins A et al. BMC Endocr Disord 2018; 8(1): 83.
MAT-ES-2600621 V1 Marzo 2026